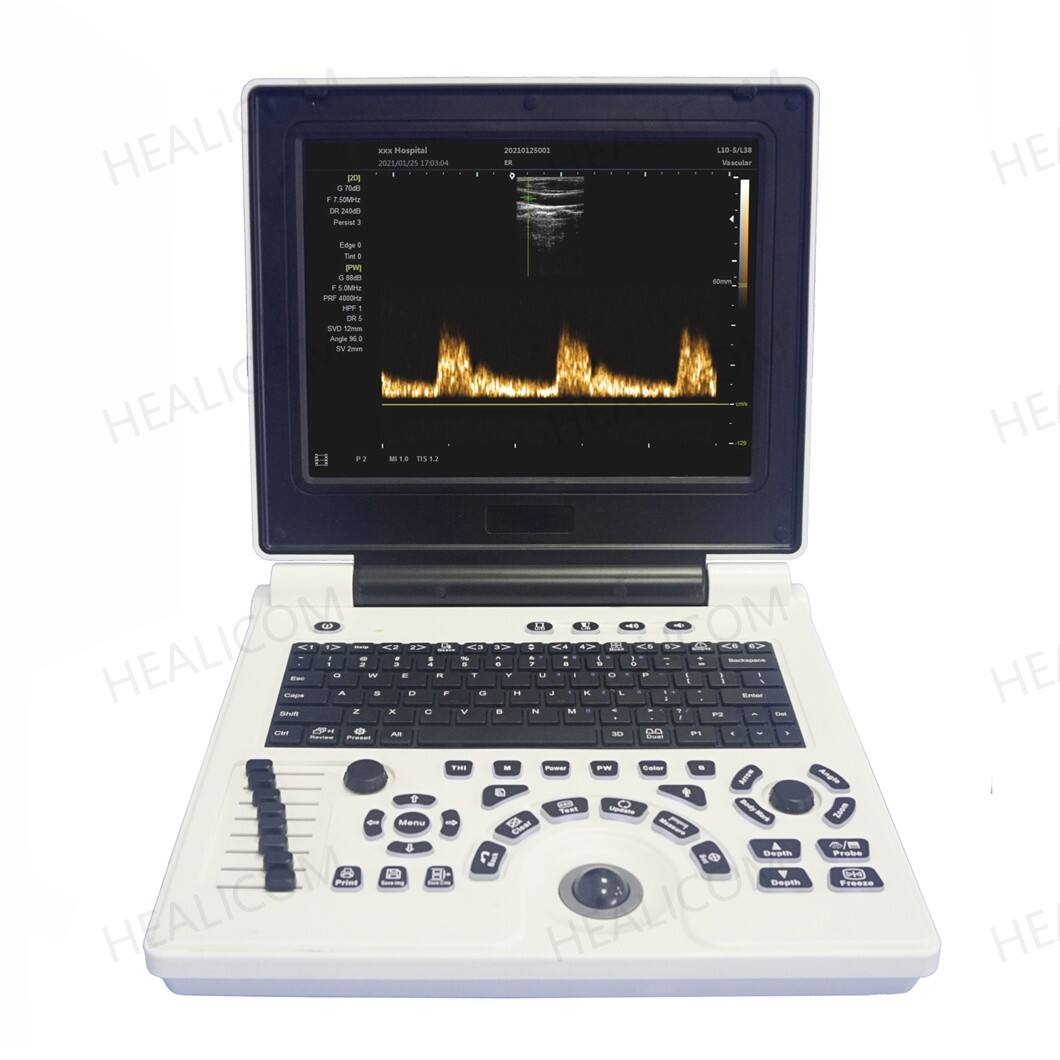
ສຳລັບອຸປະກອນອັດຕຣາຊອງຄ້າງທີ່ທັນສະໄໝ, ການໄດ້ຮັບຄຸນນະພາບຮູບພາບທີ່ດີເປັນສິ່ງສຳຄັນຫຼາຍຖ້າໝໍຕ້ອງການເຊື່ອໝັ້ນໃນສິ່ງທີ່ພວກເຂົາເຫັນຢູ່ຂ້າງຕຽງຜູ້ປ່ວຍ. ເມື່ອຮູບພາບຊັດເຈນພຽງພໍ, ພະນັກງານດ້ານການແພດສາມາດສັງເກດເຫັນລາຍລະອຽດນ້ອຍໆໃນອະໄວຍະວະທີ່ມີຄວາມໝາຍຫຼາຍ. ສົມມຸດວ່າການຊອກຫາຖົງນ້ຳນ້ອຍໆ ຫຼື ສັງເກດເຫັນບັນຫາກ່ຽວກັບເສັ້ນເລືອດກ່ອນທີ່ຈະກາຍເປັນບັນຫາຮ້າຍແຮງ. ນັ້ນເຮັດໃຫ້ມີຄວາມແຕກຕ່າງຢ່າງຫຼວງຫຼາຍເມື່ອຜູ້ປ່ວຍມາຮອດຫຼັງຈາກເກີດອຸບັດຕິເຫດ ຫຼື ຕ້ອງການການປະເມີນຢ່າງດ່ວນໃນຂະນະທີ່ນອນຢູ່ເທິງຕຽງ. ເຄື່ອງຈັກທີ່ດີທີ່ສຸດໃນຕະຫຼາດໃນມື້ນີ້ມາພ້ອມກັບການຖ່າຍຮູບແບບ B-mode ທີ່ສະແດງໂຄງສ້າງຢ່າງຊັດເຈນ, ພ້ອມທັງເຕັກໂນໂລຊີ Doppler ທີ່ແຕກຕ່າງກັນເຊັ່ນ: ແຜນທີ່ການໄຫຼຂອງສີ ແລະ ການວິເຄາະຄື້ນພົງ. ເຄື່ອງມືເຫຼົ່ານີ້ຊ່ວຍຕິດຕາມວ່າເລືອດໄຫຼຜ່ານຮ່າງກາຍແນວໃດ, ເຊິ່ງເປັນສິ່ງສຳຄັນຢ່າງຍິ່ງສຳລັບການກວດກາສຸຂະພາບຂອງຫົວໃຈ ຫຼື ການຊອກຫາກ້ອນເລືອດອັນຕະລາຍໃນເສັ້ນເລືອດຂາທີ່ອາດຈະເດີນທາງໄປຫາປອດ.
ເທັກໂນໂລຢີ elastography ໃນເວລາຈິງໄດ້ປ່ຽນແປງວິທີການສຳຫຼວດຄວາມແຂງຂອງເນື້ອເຍື່ອຢ່າງແທ້ຈິງ. ເທັກໂນໂລຢີນີ້ຊ່ວຍໃຫ້ແພດສາມາດກຳນົດລະດັບການແຂງຕົວຂອງຕັບ ແລະ ວິເຄາະປະເພດຂອງກ້ອນເນື້ອໃນເຕົ້ານົມທີ່ຜູ້ປ່ວຍອາດຈະມີ. ແຕ່ກໍ່ມີບັນຫາຢູ່ບາງຢ່າງ. ການໄດ້ຮັບຄວາມລະອຽດສູງ ໃນຂະນະທີ່ຮັກສາຄວາມໄວໃນການສະແດງຜົນຮູບພາບໃຫ້ພຽງພໍ (ຢ່າງໜ້ອຍ 30 ໂອບຕໍ່ວິນາທີ) ຍັງຖືວ່າເປັນຄວາມທ້າທາຍ. ຖ້າລະບົບໃຊ້ເວລາດົນເກີນໄປໃນການປຸງແຕ່ງຂໍ້ມູນ, ຮູບພາບຈະຊ້າ ເຊິ່ງບໍ່ດີໃນສະຖານະການເກີດເຫດສຸກເກີດທຸກ ຫຼື ການປະຕິບັດທີ່ຕ້ອງການຄວາມດ່ວນ. ຕາມການຄົ້ນຄວ້າບາງຢ່າງທີ່ຖືກຕີພິມເມື່ອປີກາຍນີ້, ຄລີນິກໃນເຂດຫ່າງໄກສອກຫຼີກໄດ້ເຫັນຄວາມຖືກຕ້ອງໃນການວິນິດໄສຍະພະຍາດເພີ່ມຂຶ້ນປະມານ 35% ເມື່ອໃຊ້ອຸປະກອນທີ່ປະສົມປະສານເສັ້ນສະແກນໜາແໜ້ນກັບເທັກໂນໂລຢີ beamforming ທີ່ມີຄວາມສະຫຼາດ. ນີ້ເຂົ້າໃຈໄດ້ຍ້ອນຫຼາຍໆສະຖານທີ່ໃນເຂດຊົນນະບົດບໍ່ສາມາດເຂົ້າເຖິງການສະແກນຊ້ຳໆໄດ້ງ່າຍ. ແພດຫຼາຍຄົນມັກອຸປະກອນອັດຕຣາຊົນທີ່ມີສອງໂໝດ: ໜຶ່ງໂໝດສຳລັບການສຳຫຼວດລາຍລະອຽດ ແລະ ອີກໂໝດໜຶ່ງສຳລັບການສະແກນໄວ. ລະບົບສອງໂໝດນີ້ເຮັດວຽກໄດ້ດີໃນຫຼາຍດ້ານ ລວມທັງການຕິດຕາມການຖືພາ, ການປະເມີນສະພາບກ້າມຊີ້ນ ແລະ ແຂ້ວ, ແລະ ເຖິງແມ່ນການດູແລຜູ້ປ່ວຍຂັ້ນຮຸນແຮງ ບ່ອນທີ່ຄວາມໄວເປັນສິ່ງສຳຄັນທີ່ສຸດ.
ເມື່ອເຮັດວຽກໃນບັນດາສະຖານທີ່ທີ່ມີຊັບພະຍາກອນຈໍາກັດ, ຄວາມລະອຽດຕາມແກນ (axial resolution) ມີຄວາມສໍາຄັນຫຼາຍຕໍ່ການຕັດສິນໃຈດ້ານການແພດ. ຄວາມລະອຽດຕາມແກນ ແມ່ນໝາຍເຖິງ ຄວາມສາມາດໃນການແຍກແຍະຈຸດສອງຈຸດທີ່ຢູ່ໃນເສັ້ນດຽວກັນກັບທິດທາງຂອງຄື້ນອັນສອນ. ອຸປະກອນທີ່ມີຄວາມລະອຽດປະມານ 0.3 mm ຫຼືດີກວ່າ ສາມາດຊ່ວຍໃນການແຍກຄວາມແຕກຕ່າງລະຫວ່າງຖົງນໍ້າທີ່ສັບສົນທີ່ບໍ່ອັນຕະລາຍ ແລະ ເນື້ອງອກແທ້ໆ. ແຕ່ເມື່ອໃຊ້ອຸປະກອນທີ່ມີລາຄາຖືກ ຫຼື ລຸ້ນເກົ່າທີ່ມີຂໍ້ກໍານົດດ້ອຍກວ່າ, ຄວາມແຕກຕ່າງທີ່ສໍາຄັນເຫຼົ່ານີ້ອາດຈະບໍ່ຖືກຈັບໄດ້. ສໍາລັບການກວດ FAST ໃນຜູ້ປ່ວຍດ້ວຍບາດເຈັບ ເພື່ອຊອກຫານໍ້າເສລີໃນທ້ອງ, ການມີຄວາມລະອຽດດ້ານຂ້າງ (lateral resolution) ຢ່າງໜ້ອຍ 0.5 mm ຈຶ່ງເປັນປັດໃຈສໍາຄັນ. ພວກເຮົາໄດ້ເຫັນການຢືນຢັນນີ້ໃນການສຶກສາຄັ້ງໃຫຍ່ປີກາຍນີ້ ໃນຫຼາຍໆຫ້ອງການເຮັດການສຸກເສີນ ທີ່ໄດ້ທົດສອບເຄື່ອງອັນສອນພະກະຈາຍ 6 ເຄື່ອງທີ່ແຕກຕ່າງກັນຢ່າງສອງເທົ່າ.
ວິທີການຖ່າຍຮູບແບບ B ແມ່ນເປັນພື້ນຖານສຳລັບການປະເມີນໂຄງສ້າງສ່ວນໃຫຍ່, ໃນຂະນະທີ່ Doppler ແບບພົງ (pulse wave) ມີບົດບາດສຳຄັນໃນການວັດແທກລະດັບຄວາມຮ້າຍແຮງຂອງການອຸດຕັນໃນເສັ້ນເລືອດ carotid. ແບບ M-mode ຖືກນຳໃຊ້ເພື່ອຕິດຕາມການເຄື່ອນໄຫວໃນເວລາຈິງ, ເຊິ່ງມີປະໂຫຍດໂດຍສະເພາະໃນການສັງເກດການເຮັດວຽກຂອງຫົວໃຈໃນສະຖານະການສຸກເສີນ. ລັກສະນະການຖ່າຍຮູບ 3D ແລະ 4D ທີ່ທັນສະໄໝກວ່ານີ້ ກຳລັງເລີ່ມປາກົດຂຶ້ນເຖິງແມ່ນໃນອຸປະກອນພົກພາທີ່ມີຂະໜາດນ້ອຍ. ແຕ່ຄວາມສາມາດຂັ້ນສູງເຫຼົ່ານີ້ຈະເຮັດວຽກໄດ້ດີໃນດ້ານຄລີນິກກໍຕໍ່ເມື່ອຊັ້ນຮູບພາບມີຄວາມໜາໜ້ອຍກວ່າ 2 ມິນລີແມັດ ແລະ ລະບົບສາມາດສ້າງຮູບພາບຂື້ນໃໝ່ໄດ້ຢ່າງວ່ອງໄວພຽງພໍ ເພື່ອຫຼີກລ່ຽງບັນຫາສິ່ງກີດຂວາງຈາກການເຄື່ອນໄຫວ ທີ່ມັກປາກົດຂື້ນໃນຂະນະທີ່ກຳລັງຖ່າຍຮູບທາຣົກເພື່ອຊອກຫາຄວາມຜິດປົກກະຕິ.
Shear-wave elastography ໃນປັດຈຸບັນສາມາດວັດແທກຄວາມແຂງຂອງຕັບໃນໜ່ວຍ kPa ໄດ້ດ້ວຍຄວາມເຫັນດີງອກັນ 85% ຕໍ່ກັບ FibroScan® ໃນການຄັດເລືອກຄົນເຈັບ NAFLD. ລະບົບພົກພາທີ່ໃຊ້ AI-driven speckle reduction ປັບປຸງຄວາມຊັດເຈນແບບເວລາຈິງໂດຍການກຳຈັດສຽງຮົບກວນອອກໂດຍບໍ່ຕ້ອງເສຍຍອດເຟຣມ—ຄຸນສົມບັດທີ່ຖືກພິສູດໃນການລົງທົດລອງໃນສະພາບແວດລ້ອມຈິງປີ 2023 ວ່າສາມາດຫຼຸດອັດຕາການສະແກນຊ້ຳລົງໄດ້ 50% ໃນຫ້ອງຜູ້ປ່ວຍຂັ້ນວິກິດຂົນຍ້າຍ
ອຸປະກອນສ້າງພາບດ້ານການແພດທີ່ຕິດຕັ້ງມາພ້ອມກັບປຸ່ມຕັ້ງຄ່າລ່ວງໜ້າສຳລັບການກວດກາປົກກະຕິສາມາດເພີ່ມປະສິດທິພາບຂອງຂະບວນການເຮັດວຽກໄດ້ປະມານ 22 ເປີເຊັນ ເມື່ອທຽບກັບລະບົບການນຳທາງເມນູແບບດັ້ງເດີມ. ໃນການຮັບປະກັນຄຸນນະພາບຂອງອຸປະກອນອັດຕລະສຽງ, ຊ່າງເຕັກນິກຈະໃຫ້ຄວາມສຳຄັນເປັນພິເສດຕໍ່ການກວດກາຄວາມລະອຽດຂອງຄວາມຕົກຕ່າງ ເຊິ່ງກໍ່ແມ່ນການກວດເບິ່ງວ່າເຄື່ອງສາມາດແຍກໂຄງສ້າງຂອງເນື້ອເຍື່ອທີ່ຢູ່ໃກ້ກັນໄດ້ດີປານໃດ. ການທົດສອບນີ້ມັກຈະກ່ຽວຂ້ອງກັບການໃຊ້ແບບຈຳລອງມາດຕະຖານກ່ອນການສະແກນຜູ້ປ່ວຍຈິງ. ຕາມມາດຕະຖານຂອງອຸດສາຫະກຳທີ່ກຳນົດໄວ້ໃນລາຍງານ AAPM 274, ລະບົບໃດກໍຕາມທີ່ສະແດງຄວາມແຕກຕ່າງຫຼາຍກວ່າ 8% ໃນການຕີຄວາມໝາຍຂອງສີຂາວດຳ ຈະມີຄວາມສ່ຽງທີ່ແທ້ຈິງ. ຄວາມຜິດພາດເຫຼົ່ານີ້ອາດຈະນຳໄປສູ່ການຂາດການວິນິດໄສ້ບັນຫາຂະໜາດນ້ອຍແຕ່ສຳຄັນ ເຊັ່ນ: ການພັດທະນາກ້ອນເນື້ອໃນລູກທີ່ຢູ່ໃນຂັ້ນຕອນຕົ້ນໆ.
ລະບົບອັດຕລະສຽງແບບພົກພາຕ້ອງການໃຫ້ເຊັນເຊີສາມາດປັບຕົວໄດ້ເພື່ອຕອບສະໜອງຄວາມຕ້ອງການການວິນິດໄສ້ທີ່ຫຼາກຫຼາຍ
ໂປຣບແບບເສັ້ນດຽວເຮັດວຽກໄດ້ດີຫຼາຍໃນການກວດເບິ່ງເສັ້ນເລືອດ ແລະ ກ້າມຊີ້ນ ເນື່ອງຈາກມັນມີຄວາມຖີ່ສູງທີ່ໃຫ້ລາຍລະອຽດດີ ແຕ່ບໍ່ສາມາດເຂົ້າໄປໃນຮ່າງກາຍໄດ້ເລິກຫຼາຍ. ສໍາລັບພື້ນທີ່ໃຫຍ່ຂຶ້ນເຊັ່ນ: ທ້ອງ ຫຼື ການກວດກາແມ່ຍິງຖືພາ, ແພດມັກນິຍົມໃຊ້ໂປຣບແບບເສັ້ນໂຄ້ງ ເນື່ອງຈາກມັນສາມາດໃຫ້ຮູບພາບທີ່ກວ້າງຂຶ້ນຫຼາຍ. ສ່ວນໂປຣບແບບຂັ້ນໄລຍະ (phased array) ນັ້ນສາມາດຜ່ານເຂົ້າໄປໃນບັນດາບ່ອນທີ່ແຄບເພື່ອຖ່າຍຮູບຫົວໃຈ, ເຊິ່ງເປັນສິ່ງສໍາຄັນຫຼາຍໃນເວລາເກີດເຫດສຸກເສິນ ໂດຍທີ່ການກວດອັນດັບຕອນສາມາດຊ່ວຍບັນທັນຊີວິດໄດ້. ຕາມການສຶກສາລ້າສຸດຈາກວາລະສານ Journal of Point of Care Ultrasound ໃນປີກາຍນີ້, ພະນັກງານດ້ານການແພດສາມາດຕັດສິນໃຈໄດ້ໄວຂຶ້ນ 23 ເປີເຊັນ ເມື່ອໃຊ້ໂປຣບທີ່ຖືກອອກແບບມາສະເພາະສໍາລັບການນໍາໃຊ້ແຕ່ລະຢ່າງ.
ອຸປະກອນຖือໄວ້ໃນມືທີ່ມີຄວາມເຂົ້າກັນໄດ້ກັບຫົວວັດສອງຊະນິດ ສາມາດປ່ຽນໄປມາລະຫວ່າງການສຶກສາ Doppler ຂອງທ້ອງ ແລະ ການປະເມີນຜົນຫົວໃຈໄດ້ຢ່າງລຽບລຽງ. ຕົວຢ່າງ, ລະບົບຊັ້ນນຳໃນປັດຈຸບັນສາມາດຮອງຮັບ 85% ຂອງສະຖານະການທາງດ້ານຄລີນິກທີ່ພົບບໍ່ຍາກ ດ້ວຍການໃຊ້ພຽງແຕ່ສອງຫົວວັດທີ່ສາມາດປ່ຽນໄດ້: ຫົວວັດແຖວໂຄ້ງສຳລັບການຖ່າຍຮູບເນື້ອເຍື່ອງເລິກ ແລະ ຫົວວັດແຖວເສັ້ນດ່ວນສຳລັບໂຄງສ້າງທີ່ຕື່ນເຕັ້ນ.
ການອອກແບບຫົວວັດແຍກສ່ວນ ຊ່ວຍຫຼຸດນ້ຳໜັກລະບົບລົງ 40% ຖ້ຽງກັບອຸປະກອນທີ່ມີຫົວວັດຕິດຕັ້ງຖາວອນ ໃນຂະນະທີ່ຍັງຮັກສາຄວາມຖືກຕ້ອງໃນການວິນິດໄສ. ການສຶກສາຊີ້ໃຫ້ເຫັນວ່າ ຄລີນິກທີ່ໃຊ້ຫົວວັດທີ່ສາມາດປ່ຽນໄດ້ ມີປະສິດທິພາບໃນການເຮັດວຽກສູງຂຶ້ນ 30% ໃນສະຖານະການທີ່ຕ້ອງເຄື່ອນຍ້າຍ ໂດຍການກຳຈັດເວລາລ່າຊ້າຈາກການປ່ຽນອຸປະກອນ.
ລົງທຶນໃນເວທີທີ່ສະໜັບສະໜູນຢ່າງໜ້ອຍສາມປະເພດຂອງໂປຣບເພື່ອຮອງຮັບການນຳໃຊ້ທີ່ກຳລັງເກີດຂຶ້ນເຊັ່ນ: ການອັດຕະລາດປອດສຳລັບປອດ ຫຼື ການນຳທາງໃນຂະບວນການຜ່າຕັດ. ໃຫ້ຄວາມສຳຄັນກັບລະບົບທີ່ສາມາດໃຊ້ໄດ້ຫຼາຍໂປຣບເພື່ອຫຼີກລ່ຽງການຍົກລະດັບທີ່ມີຄ່າໃຊ້ຈ່າຍສູງເມື່ອມາດຕະຖານການດູແລປ່ຽນແປງ - ໂດຍສະເພາະແມ່ນສິ່ງທີ່ກ່ຽວຂ້ອງເນື່ອງຈາກ 62% ຂອງສະຖານທີ່ດ້ານສຸຂະພາບໃນປັດຈຸບັນນຳໃຊ້ອັດຕະລາດພົກພາໃນສີ່ສາຂາຫຼືຫຼາຍກວ່າ.
ທັນສະໄຫມ เครื่องอัลตราซาวน์พกพา ລະບົບເນັ້ນໃສ່ການບູລິມະສາກົນກັບພື້ນຖານໂຄງລ່າງດ້ານເຕັກໂນໂລຊີຂໍ້ມູນຂ່າວສານຂອງການດູແລສຸຂະພາບຜ່ານການປະຕິບັດຕາມ DICOM, ເພື່ອໃຫ້ຂໍ້ມູນຮູບພາບໄຫຼເຂົ້າໄປໃນບັນທຶກການແພດອີເລັກໂທຣນິກ (EMR) ໂດຍກົງ. ການຄົ້ນຄວ້າຢືນຢັນວ່າ 88% ຂອງຜູ້ປະກອບອາຊີບດ້ານການແພດລາຍງານວ່າຄວາມຖືກຕ້ອງໃນການວິນິດໄສການເພີ່ມຂຶ້ນເມື່ອຜົນການອັດຕະລາດຖືກຝັງຢູ່ໃນບັນທຶກຂໍ້ມູນຄົນເຈັບທີ່ລວມເຂົ້າກັນ, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນຂໍ້ຜິດພາດຈາກການໃສ່ຂໍ້ມູນດ້ວຍຕົນເອງ.
ການໃຊ້ວິທີການຖ່າຍໂອນແບບໄຮ້ສາຍຮ່ວມກັບການເກັບຂໍ້ມູນໃນຄລາວດ໌ທີ່ຖືກເຂົ້າລະຫັດ ຊ່ວຍໃຫ້ສາມາດແບ່ງປັນຮູບພາບທາງການແພດໄດ້ຢ່າງປອດໄພລະຫວ່າງທີມງານດ້ານສຸຂະພາບ ແລະ ຍັງຄົງຄວາມສອດຄ່ອງຕາມຂໍ້ກຳນົດ HIPAA. ໃຊ້ຕົວຢ່າງເຊັ່ນ: ຄລີນິກນ້ອຍໆແຫ່ງໜຶ່ງທີ່ຢູ່ຕາມຊົນນະບົດ, ພວກເຂົາສາມາດສົ່ງຮູບພາບການສະແກນອະນາໄມຂຶ້ນໄປຍັງໂຮງໝໍການສອນໃຫຍ່ ເຊິ່ງຜູ້ຊ່ຽວຊານສາມາດເບິ່ງໄດ້ທັນທີ. ມີການຄົ້ນຄວ້າບາງຢ່າງທີ່ພົບວ່າ ການເຂົ້າເຖິງຢ່າງວ່ອງໄວນີ້ ຊ່ວຍຫຼຸດເວລາລໍຖ້າການອ້າງອີງລົງໄດ້ປະມານ 30-35%. ນີ້ຖືວ່າເປັນເລື່ອງສຳຄັນຫຼາຍເມື່ອຜູ້ປ່ວຍຕ້ອງການການວິນິດໄສ ແລະ ການປິ່ນປົວຢ່າງທັນທີ.
ລະບົບພົກພາທີ່ສະໜັບສະໜູນ DICOM ໂດຍກົງ ຊ່ວຍໃຫ້ຂະບວນການເຮັດວຽກງ່າຍຂຶ້ນ ໂດຍການອັດຕະໂນມັດການຕິດປ້າຍຮູບພາບ ແລະ ເອກະສານການວັດແທກ. ຄວາມສາມາດໃນການເຊື່ອມຕໍ່ນີ້ ຊ່ວຍຫຼຸດຜ່ອນການປ້ອນຂໍ້ມູນຊ້ຳຊ້ອນລົງໄດ້ເທິງ 12 ນາທີຕໍ່ການກວດ (ວາລະສານການຖ່າຍຮູບວິນິດໄສ, 2023).
ອຸປະກອນຂັ້ນສູງມີຕົວເລືອກການເຊື່ອມຕໍ່ສອງຢ່າງ: ເຄືອຂ່າຍ Wi-Fi ສຳລັບການຖ່າຍໂອນຮູບພາບ DICOM ທີ່ມີຄວາມໄວສູງ ແລະ ເຄືອຂ່າຍໄຟແຮ້ມ 5G ເພື່ອໃຊ້ເປັນສຳຮອງໃນເຂດທີ່ຫ່າງໄກ. ໂດຍໃຊ້ແຜງຈໍຄວບຄຸມທີ່ຢູ່ໃນ Cloud ເຮັດໃຫ້ແພດຜູ້ຊ່ຽວຊານດ້ານຮັງສີສາມາດຈັດລຳດັບຄວາມສຳຄັນໃນກໍລະນີເດັ່ນ, ໂດຍບາງລະບົບສາມາດສົ່ງຂໍ້ຄວາມ SMS ເພື່ອແຈ້ງເຕືອນໃນກໍລະນີທີ່ມີຄວາມຈຳເປັນ.
ເວທີທາງການແພດທີ່ຖືກເຊື່ອມຕໍ່ກັນຊ່ວຍໃຫ້ຜູ້ດຳເນີນງານທີ່ມີປະສົບການໜ້ອຍສາມາດສົ່ງຂໍ້ມູນການສະແກນແບບເບິ່ງເຫັນໄດ້ທັນທີໄປຫາຜູ້ຊ່ຽວຊານ. ໃນລະຫວ່າງການທົດລອງປີ 2023 ຢູ່ອາລາສກາ, ໂດຍໃຊ້ຄຸນສົມບັດນີ້ໄດ້ເພີ່ມອັດຕາຄວາມສຳເລັດໃນການວິນິດໄສຄັ້ງທຳອິດຈາກ 62% ເປັນ 89% ໃນການປະເມີນຜົນການບາດເຈັບ.
ອັລກະຈິດທຶມ (algorithms) ທີ່ຕິດຕັ້ງຢູ່ໃນອຸປະກອນໃຊ້ AI ເພື່ອໃຫ້ມີການວັດແທກອັດຕະໂນມັດສຳລັບອັດຕາການສົ່ງເລືອດຂອງຫົວໃຈ ແລະ ການວັດແທກຂະໜາດທາລົກ. ໃນການຈັດລຳດັບຄວາມສຳຄັນຂອງການອັກເສບເສັ້ນເລືອດລິກ, ເຄື່ອງມືເຫຼົ່ານີ້ຊ່ວຍຫຼຸດຜ່ອນຄວາມຜິດພາດທີ່ບໍ່ພົບພາບລົງ 27% ເມື່ອທຽບກັບການປະເມີນຜົນແບບມອງເຫັນດ້ວຍຕາເປົ່າ (Ultrasound in Medicine & Biology, 2024).
ລະບົບທີ່ມຸ່ງເນັ້ນໃນອະນາຄົດປະກອບມີການເຂົ້າເຖິງ API ສຳລັບເຄື່ອງມື AI ຂອງບຸກຄົນທີສາມ ແລະ ເຄື່ອງຈັກ telehealth, ເຊິ່ງສ້າງເປັນພື້ນຖານແບບມີໂມດູນທີ່ພັດທະນາໄປຮ່ວມກັບເຄືອຂ່າຍການແພດ. ຄວາມຍືດຢຸ່ນນີ້ຊ່ວຍປ້ອງກັນການລົງທຶນໃນໄລຍະທີ່ການນຳໃຊ້ telemedicine ກຳລັງເຕີບໂຕດ້ວຍອັດຕາ 19% ຕໍ່ປີ ໃນໄລຍະ 2030 (Global Market Insights).
 ຂ່າວຮ້ອນ
ຂ່າວຮ້ອນ