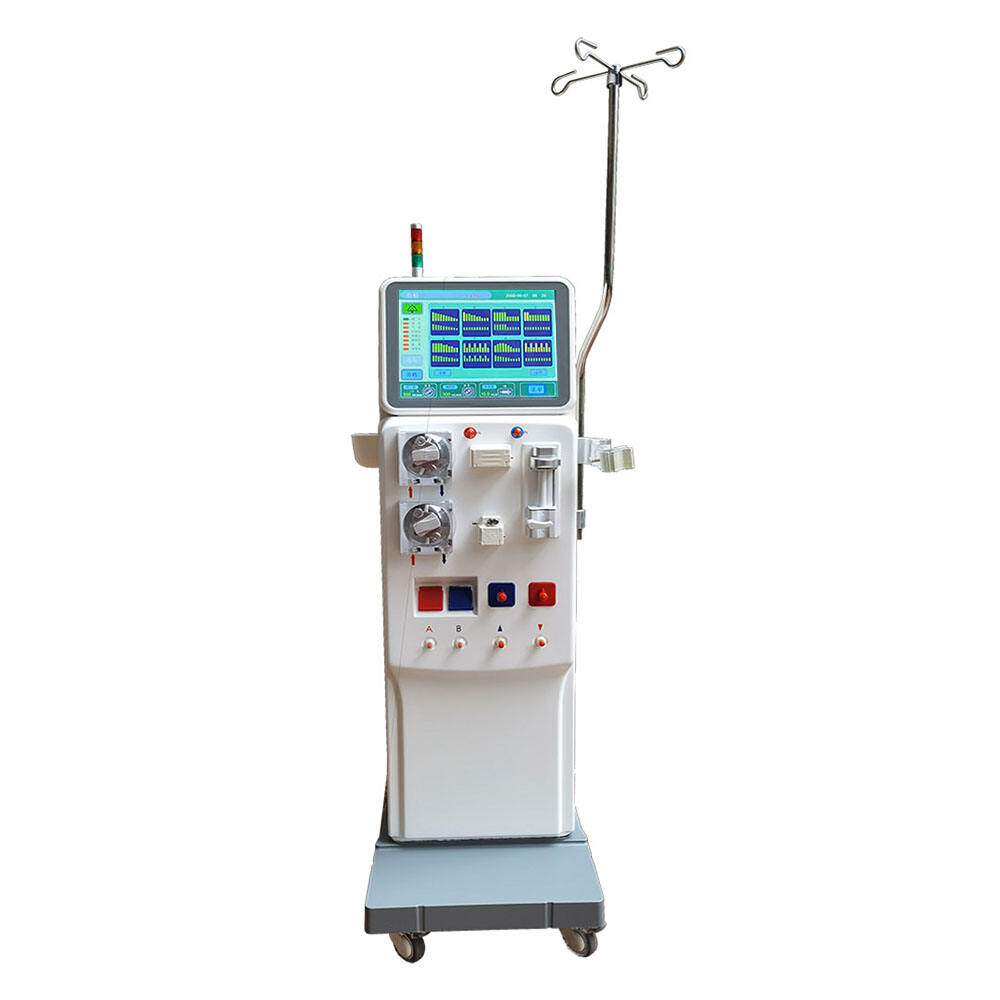
ການລ້າງໄຂ່ຫຼືອດຊ່ວຍຮັກສາຊີວິດຄົນເຮົາໄວ້ເມື່ອໄຕບໍ່ເຮັດວຽກຢ່າງຖືກຕ້ອງ. ການປິ່ນປົວນີ້ພື້ນຖານແລ້ວຈະເຮັດສິ່ງທີ່ໄຕທີ່ແຂງແຮງຄວນຈະເຮັດ, ນັ້ນກໍຄືການກຳຈັດຂອງເສດ, ຂອງເຫຼືອ, ແລະ ພິດສານອອກຈາກເລືອດ. ຜູ້ປ່ວຍຈະເຊື່ອມຕໍ່ກັບເຄື່ອງຈັກພິເສດໃນຂະນະທີ່ກຳລັງໃຊ້ບໍລິການ, ແລະ ເລືອດຂອງພວກເຂົາຈະຜ່ານສິ່ງທີ່ເອີ້ນວ່າ 'ໄດອາລາໄຊເຊີ' (dialyzer) ທີ່ເຮັດໜ້າທີ່ຄືກັບໄຕທີ່ສ້າງຂຶ້ນມາ. ພາຍໃນອຸປະກອນນີ້, ຕົວກັ່ນພິເສດຈະເຮັດວຽກເພື່ອດຶງເອົາສານທີ່ບໍ່ດີອອກຈາກເລືອດ ໃນຂະນະທີ່ຮັກສາເກືອແຮ່ທີ່ສຳຄັນໃຫ້ຢູ່ໃນລະດັບທີ່ປອດໄພ. ຖ້າຂາດການລ້າງໄຂ່ຫຼືອດຢ່າງປົກກະຕິ, ຜູ້ປ່ວຍຈະປະເຊີນກັບບັນຫາດ້ານສຸຂະພາບທີ່ຮ້າຍແຮງ ລວມທັງ ນ້ຳເຫຼືອໃນຮ່າງກາຍ, ລະດັບໂພຕາຊຽມສູງເກີນໄປ, ແລະ ການກຳຈັດຂອງເສດທີ່ສາມາດເຮັດໃຫ້ອະໄວຍະວະເປັນພິດໄດ້ຕາມເວລາ.
ການລ້າງເລືອດແບບຮ່າງກາຍ ແລະ ການລ້າງເລືອດຜ່ານເຍື່ອບຸຊ່ອງກະເພາະອາຫານ ແມ່ນການປິ່ນປົວທີ່ໃຊ້ສຳລັບຄົນທີ່ມີໄຂ່ຫຼັງລົ້ມເຫຼວ, ແຕ່ວິທີການເຮັດວຽກຂອງມັນແຕກຕ່າງກັນຢ່າງຫຼວງຫຼາຍ. ການລ້າງເລືອດແບບຮ່າງກາຍຈຳເປັນຕ້ອງມີຈຸດເຂົ້າເຖິງເສັ້ນເລືອດພິເສດ ແລະ ພິງໃຈເຄື່ອງຈັກໃນການກຳຈັດສານເປືອນອອກຈາກເລືອດນອກຮ່າງກາຍ. ສ່ວນການລ້າງເລືອດຜ່ານເຍື່ອບຸຊ່ອງກະເພາະອາຫານນັ້ນ ໃຊ້ປະໂຫຍດຈາກສິ່ງທີ່ຮ່າງກາຍພວກເຮົາມີຢູ່ແລ້ວ, ເຍື່ອບຸຊ່ອງກະເພາະອາຫານເຮັດໜ້າທີ່ຄືກັບຕົວກັ່ນທຳມະຊາດ. ຂະບວນການດັ່ງກ່າວປະກອບດ້ວຍການສອດທໍ່ເຂົ້າໄປໃນຊ່ອງກະເພາະອາຫານເພື່ອໃສ່ແກ້ວເຄມີລ້າງເຂົ້າໄປ ແລ້ວຈຶ່ງຖອນອອກມາໃນຂະນະຕໍ່ມາ. ຄົນສ່ວນຫຼາຍຈະໄດ້ຮັບການລ້າງເລືອດແບບຮ່າງກາຍຢູ່ຕາມຫ້ອງການແພດປະມານສາມຫຼືສີ່ຄັ້ງຕໍ່ອາທິດ. ສ່ວນການລ້າງເລືອດຜ່ານເຍື່ອບຸຊ່ອງກະເພາະອາຫານນັ້ນ ສາມາດເຮັດໄດ້ທຸກມື້ຢູ່ເຮືອນ, ເຊິ່ງຊ່ວຍໃຫ້ຜູ້ປ່ວຍມີອິດສະລະພາບຫຼາຍຂຶ້ນໃນການຈັດການເວລາຂອງຕົນເອງ. ແຕ່ກໍຍັງມີຂໍ້ຈຳກັດສຳລັບວິທີການນີ້, ຕ້ອງໃຫ້ຄວາມສຳຄັນຢ່າງເຂັ້ມງວດໃນການປ້ອງກັນການຕິດເຊື້ອ ເນື່ອງຈາກທຸກຢ່າງເກີດຂຶ້ນພາຍໃນຮ່າງກາຍ.
ເມື່ອການເຮັດວຽກຂອງໄຕຫຼຸດລົງຈົນເຖິງລະດັບອັນຕະລາຍ ແພດຈະໃຊ້ການຟອກເລືອດດ້ວຍໄລຍະເວລາ (hemodialysis) ເປັນທາງເລືອກໃນການປິ່ນປົວທີ່ສາມາດຮັກສາຊີວິດໄດ້. ຂະບວນການນີ້ເລີ່ມຕົ້ນດ້ວຍການສ້າງຈຸດເຂົ້າເຖິງເສັ້ນເລືອດ ໂດຍປົກກະຕິແມ່ນຜ່ານການຜ່າຕັດເພື່ອສ້າງເສັ້ນທາງເຊື່ອມຕໍ່ລະຫວ່າງເສັ້ນເລືອດເນື້ອແລະເສັ້ນເລືອດເວີນ ຫຼື ຜ່ານທາງທໍ່ຊົ່ວຄາວທີ່ຖືກຕັ້ງຢູ່ໃນເສັ້ນເລືອດໃຫຍ່. ເມື່ອຖືກສ້າງຂຶ້ນແລ້ວ ເລືອດຈະໄຫຼອອກຈາກຮ່າງກາຍຜ່ານທໍ່ພລາສຕິກເຂົ້າໄປໃນເຄື່ອງພິເສດທີ່ເອີ້ນວ່າ 'dialyzer'. ພາຍໃນອຸປະກອນນີ້ ສານເຫຼືອທີ່ເປັນພິດຈະຜ່ານຈາກເລືອດໄປສູ່ແກ້ວລ້າງທີ່ເອີ້ນວ່າ dialysate ຜ່ານຊັ້ນເຍື່ອງທີ່ບາງ. ເຊັນເຊີດັດຊະນີທີ່ທັນສະໄໝຈະຕິດຕາມກວດກາບັນຫາຕະຫຼອດຂະບວນການປິ່ນປົວ ແລະ ເຕືອນພະນັກງານຖ້າມີບັນຫາເກີດຂຶ້ນ ເຊັ່ນ: ການກັກຕົວຂອງເລືອດ ຫຼື ການຂັດຂ້ອງຂອງການເຊື່ອມຕໍ່. ຫຼັງຈາກຖືກເຮັດຄວາມສະອາດແລ້ວ ເລືອດຈະຖືກສົ່ງກັບຄືນໄປຍັງລະບົບວົນວຽນເລືອດ ເຊິ່ງໝາຍເຖິງການສິ້ນສຸດຂອງຂະບວນການທີ່ມັກຈະໃຊ້ເວລາໜັກໜ່ວງປະມານ 3 ຫາ 5 ຊົ່ວໂມງ ສຳລັບຜູ້ປ່ວຍສ່ວນຫຼາຍທີ່ຕ້ອງໄດ້ຮັບການຟອກເລືອດເປັນປົກກະຕິ.
ໄດອາເລສເຊີພື້ນຖານເຮັດວຽກຄືກັບໄຕທຽມພາຍໃນເຄື່ອງ. ພາຍໃນມີເສັ້ນໃຍກ້ອງຈິ່ງຫຼາຍພັນເສັ້ນທີ່ມີຮູນ້ອຍໆຫຼາຍ. ຮູນ້ອຍໆເຫຼົ່ານີ້ອະນຸຍາດໃຫ້ສານຕ່າງໆ ເຊັ່ນ: ເອີເຣຍ, ເຄຣຕິນິນ ແລະ ໂປຕັດຊຽມທີ່ມີຫຼາຍເກີນໄປຜ່ານເຂົ້າໄປໃນແກ້ວນ້ຳດຳເນີນການຟອກເລືອດ, ແຕ່ມັນຈະຮັກສາໂປຣຕີນທີ່ສຳຄັນບໍ່ໃຫ້ອອກຈາກເລືອດ. ເຄື່ອງກໍດຶງເອົາຂອງເຫຼວທີ່ເກີນອອກຜ່ານຂະບວນການທີ່ເອີ້ນວ່າ ໄອໂດຟິລເທຣຊັນ. ອຸປະກອນທີ່ທັນສະໄໝສາມາດຄວບຄຸມການດຶງເອົາຂອງເຫຼວນີ້ໄດ້ຢ່າງຖືກຕ້ອງ, ມັກຈະຢູ່ໃນຂອບເຂດປັບໄດ້ພິດຈາກ 50 ມິນຕໍ່ຊົ່ວໂມງ. ລວມກັນຂະບວນການເຫຼົ່ານີ້ຈະຈັດການກັບເລືອດປະມານ 120 ຫາ 150 ລິດຕໍ່ອາທິດ, ເຊິ່ງແທ້ຈິງແລ້ວໃກ້ຄຽງກັບສິ່ງທີ່ໄຕທີ່ແຂງແຮງເຮັດຢ່າງທຳມະຊາດພາຍໃນຮ່າງກາຍຂອງເຮົາ.
ເລືອດມັກຈະໄຫຼຜ່ານໃນຂະນະທີ່ປະມານ 300 ຫາ 500 ມິລລີລິດຕໍ່ນາທີ ເຊິ່ງຊ່ວຍຂັບພິດອອກໄດ້ຢ່າງມີປະສິດທິຜົນ. ເພື່ອຮັກສາໃຫ້ເລືອດໄຫຼໄດ້ຢ່າງຖືກຕ້ອງ ໂດຍບໍ່ໃຫ້ເກີດກ້ອນເລືອດຕັນພາຍໃນລະບົບ, ແພດຈະໃຊ້ຢາຕ້ານການແຂງຕົວເຊັ່ນ: ເຮີແພຣິນ (heparin). ຢາເຫຼົ່ານີ້ຈະຖືກສົ່ງຜ່ານເຄື່ອງຈັກພິເສດທີ່ເອີ້ນວ່າ ເຄື່ອງສູບຢາ (infusion pumps) ເຊິ່ງຄວບຄຸມອັດຕາການສູບຢ່າງແນ່ນອນ. ພະນັກງານດ້ານການແພດຈຳເປັນຕ້ອງຕິດຕາມຢ່າງໃກ້ຊິດໃນການໃຫ້ຢາ ເນື່ອງຈາກຖ້າໃຫ້ນ້ອຍເກີນໄປອາດຈະເຮັດໃຫ້ເກີດກ້ອນເລືອດທີ່ອັນຕະລາຍ ແລະ ຖ້າໃຫ້ຫຼາຍເກີນໄປກໍຈະເພີ່ມຄວາມສ່ຽງຂອງບັນຫາການເລືອດອອກ. ພວກເຂົາອີງໃສ່ການທົດສອບທີ່ວັດແທກເວລາການແຂງຕົວທີ່ຖືກເຄື່ອນໃຫ້ເກີດຂຶ້ນ (activated clotting time - ACT) ເພື່ອຊ່ວຍຊອກຫາຄວາມສົມດຸນທີ່ລະມັດລະວັງລະຫວ່າງຄວາມປອດໄພ ແລະ ປະສິດທິຜົນ. ໃນຂະນະດຽວກັນ, ເຊັນເຊີຈະຕິດຕາມລະດັບຄວາມດັນເສັ້ນເລືອດລົງຢ່າງຕໍ່ເນື່ອງໃນລະຫວ່າງການປິ່ນປົວ. ຖ້າຕົວເລກເຫຼົ່ານີ້ເພີ່ມຂຶ້ນເກີນ 250 mmHg, ສັນຍານເຕືອນຈະດັງຂຶ້ນທັນທີໃນໜ່ວຍງານ ເຊິ່ງເປັນກົນໄກປ້ອງກັນທີ່ສຳຄັນຕໍ່ບັນຫາຮ້າຍແຮງທີ່ກ່ຽວຂ້ອງກັບການເຂົ້າເຖິງເສັ້ນເລືອດລະຫວ່າງການປິ່ນປົວ.
ຜູ້ປ່ວຍຈຳເປັນຕ້ອງໄດ້ຮັບການສ້າງຊ່ອງທາງເຂົ້າສູ່ລະບົບເສັ້ນເລືອດກ່ອນທີ່ຈະເລີ່ມຕົ້ນການຟອກເລືອດ. ສິ່ງນີ້ມີຄວາມສຳຄັນຫຼາຍເພາະມັນຊ່ວຍໃຫ້ເລືອດໄຫຼຜ່ານໄດ້ຢ່າງຖືກຕ້ອງໃນຂະນະທີ່ກຳລັງຮັບການຟອກເລືອດ. ໂດຍທົ່ວໄປແລ້ວມີວິທີການສ້າງຊ່ອງທາງເຂົ້າສູ່ລະບົບເສັ້ນເລືອດຢູ່ 3 ວິທີ. ອັນດັບທຳອິດກໍຄື AV fistula ເ´ຶ່ງກ່ຽວຂ້ອງກັບການຜ່າຕັດເຊື່ອມຕໍ່ເສັ້ນເລືອດໃຫຍ່ກັບເສັ້ນເລືອດເວັນ. ຕໍ່ມາພວກເຮົາມີ AV grafts ເຊິ່ງໃຊ້ທໍ່ທີ່ຜະລິດຈາກຄົນເຮັດຂຶ້ນເພື່ອເຊື່ອມຕໍ່. ແລະສຸດທ້າຍກໍມີ central venous catheters ເຊິ່ງຈະຖືກໃສ່ເຂົ້າໄປໃນເສັ້ນເລືອດທີ່ບໍລິເວນຄໍ, ແຕ່ວິທີນີ້ມັກຈະເປັນການແກ້ໄຂຊົ່ວຄາວ. ຕາມຄຳແນະນຳຈາກ National Kidney Foundation, ແພດຍະແພດມັກໃຊ້ fistulas ສຳລັບຄວາມຕ້ອງການໃນໄລຍະຍາວ ເນື່ອງຈາກມັນມີອາຍຸການໃຊ້ງານທີ່ຍາວກວ່າ ແລະ ມີຄວາມສ່ຽງຕໍ່າກວ່າໃນການຕິດເຊື້ອ ເມື່ອປຽບທຽບກັບວິທີອື່ນໆ ເຊັ່ນ: grafts ຫຼື catheters. ໃນຂະນະກຽມການປິ່ນປົວ, ພະນັກງານພະຍາບານຈະລ້າງ ແລະ ສະໜັບສະໜູນບໍລິເວນຊ່ອງທາງເຂົ້າສູ່ລະບົບເສັ້ນເລືອດຢ່າງລະອຽດກ່ອນທີ່ຈະຕໍ່ທໍ່ເລືອດເຂົ້າກັບເຄື່ອງຟອກເລືອດ. ໃນຫຼາຍໆກໍລະນີ, ການຕັ້ງຄ່າທັງໝົດນີ້ໃຊ້ເວລານ້ອຍກວ່າ 15 ນາທີໃນການສຳເລັດ.
ຫຼັງຈາກຕັ້ງຄ່າແລ້ວ, ພະນັກງານດ້ານການແພດຈະກວດກາສັນຍານຊີວະພາບ ລວມທັງຄວາມດັນເລືອດ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈ ແລະ ຄວາມໄວທີ່ຂອງການຂັດຂອງແຫຼວອອກຈາກຮ່າງກາຍ ປະມານທຸກໆ 30 ນາທີ. ໃນມື້ນີ້, ອຸປະກອນໄລຍາດສ່ວນຫຼາຍມາພ້ອມດ້ວຍຄຸນສົມບັດອັດສະຈັກທີ່ປັບປຸງສິ່ງຕ່າງໆເຊັ່ນ: ອຸນຫະພູມຂອງໄລຍາດ, ຄວາມເຂັ້ມຂຸ້ນຂອງໄອໂອນ, ແລະ ການຕັ້ງຄ່າການຂັດຂອງແຫຼວອອກຈາກຮ່າງກາຍ ໂດຍອັດຕະໂນມັດ ຕາມຂໍ້ມູນຂອງຜູ້ປ່ວຍແຕ່ລະຄົນທີ່ຖືກເກັບໄວ້ໃນລະບົບ. ເມື່ອຜູ້ປ່ວຍມີອາການຄວາມດັນເລືອດຕົກຢ່າງກະທັນຫັນ (ເຊິ່ງເກີດຂຶ້ນບໍ່ໜ້ອຍໃນລະຫວ່າງການຮັກສາ) ເຄື່ອງຈະສົ່ງສຽງເຕືອນທີ່ດັງເພື່ອດຶງດູດຄວາມສົນໃຈຈາກພະນັກງານພະຍາບານ ເຊິ່ງອາດຈະຊ້າລົງໃນຂະບວນການຂັດຂອງແຫຼວອອກຈາກຮ່າງກາຍ ເພື່ອຄວບຄຸມສະພາບການ.
ຄົນສ່ວນໃຫຍ່ທີ່ກໍາລັງໄດ້ຮັບການຟອກເລືອດດ້ວຍໄລຍະເວລາປົກກະຕິຈະໄປສາມຄັ້ງຕໍ່ອາທິດ, ແຕ່ລະຄັ້ງໃຊ້ເວລາຕั้ງແຕ່ 3 ຫາ 5 ຊົ່ວໂມງ ຂຶ້ນຢູ່ກັບປະລິມານການເຮັດວຽກຂອງໄຕ. ການຄົ້ນຄວ້າໃໝ່ໆຈາກປີກາຍນີ້ສະແດງໃຫ້ເຫັນວ່າ ເກືອບ 9 ໃນ 10 ຜູ້ປ່ວຍຮູ້ສຶກເມື່ອຍຫຼັງຈາກການຮັກສາ, ແລະ ປະມານສອງສ່ວນສາມມີບັນຫາກ່ຽວກັບການຫົດຕີບຂອງກ້າມເນື້ອທີ່ເປັນອັນຕະລາຍ. ຜົນຂ້າງຄຽງທົ່ວໄປເຫຼົ່ານີ້ມັກຈະຖືກຈັດການໂດຍການປັບລະດັບເກືອໃນແກ້ວນ້ຳທີ່ໃຊ້ໃນການຟອກເລືອດຕາມຄວາມຕ້ອງການຂອງແຕ່ລະບຸກຄົນ. ການຍຶດຖືຕາມຕາຕະລາງທີ່ແນະນຳຈະເຮັດໃຫ້ຂະບວນການທັງໝົດດີຂຶ້ນປະມານ 37 ເປີເຊັນໃນການຂັດຂໍ້ເທັດຈາກຮ່າງກາຍ ດີກວ່າເວລາທີ່ຂາດການນັດຫຼືມີການຈັດລ່ວງໜ້າ. ຄົນຫຼາຍຄົນມັກໃຊ້ເວລາອ່ານປື້ມ, ເບິ່ງໂທລະທັດ, ຫຼື ພຽງແຕ່ນອນຫຼັບໄລຍະສັ້ນໆໃນຂະນະທີ່ກຳລັງຜ່ານຂະບວນການທີ່ຍາວນານນີ້. ສະຖານທີ່ຮັກສາໄດ້ເລີ່ມສະເໜີສິ່ງຕ່າງໆເຊັ່ນ: ເຄື່ອງຫົ່ມອົບອຸ່ນ ແລະ ເກົ້າອີ້ທີ່ສາມາດປັບໄດ້ຕາມຮູບຮ່າງຂອງຮ່າງກາຍທີ່ແຕກຕ່າງກັນ, ເຮັດໃຫ້ປະສົບການທີ່ຍາກຢູ່ແລ້ວນີ້ກາຍເປັນບາງສິ່ງບາງຢ່າງທີ່ທົນທານໄດ້ຫຼາຍຂຶ້ນເລັກນ້ອຍ.
ເຕັກໂນໂລຢີໃໝ່ໄດ້ເຮັດໃຫ້ເຄື່ອງໄຮມາດີອາລິຊິດສາມາດມີນ້ຳໜັກຕ່ຳກວ່າ 30 ປອນ, ສະນັ້ນຜູ້ປ່ວຍສາມາດປິ່ນປົວໄດ້ 4 ຫາ 6 ຊົ່ວໂມງຢູ່ເຮືອນຂອງພວກເຂົາເອງ ແທນທີ່ຈະຕ້ອງໄປໂຮງໝໍເລື້ອຍໆ. ຕາມລາຍງານຕະຫຼາດປີ 2025, ຜູ້ທີ່ໃຊ້ເຄື່ອງພກນີ້ຈະໄປໂຮງໝໍໜ້ອຍລົງປະມານ 60%. ເຄື່ອງເຫຼົ່ານີ້ຍັງມາພ້ອມດ້ວຍເຕັກໂນໂລຢີຄວາມປອດໄພ, ລວມທັງລະບົບທີ່ສາມາດກວດຈັບການລົ້ນຂອງອາລູບິນໃນເວລາຈິງ. ໃນການເບິ່ງຈຸດປະສົງດ້ານຄຸນນະພາບຊີວິດ, ຜູ້ປ່ວຍທີ່ໃຊ້ການໄຮມາດີອາລິຊິດທີ່ເຮືອນມີຄະແນນສູງຂຶ້ນປະມານ 47% ສົມທຽບກັບຜູ້ທີ່ໄດ້ຮັບການປິ່ນປົວໃນສູນ. ສ່ວນຫຼາຍຈະເວົ້າວ່າພວກເຂົາດີໃຈທີ່ສາມາດເຮັດວຽກຕາມເວລາປົກກະຕິ ແລະ ສາມາດຮັກສາກິດຈະວະດົນຕີຂອງຄອບຄົວໄວ້ໄດ້ໃນຂະນະທີ່ກຳລັງຮັບການປິ່ນປົວ, ເຊິ່ງເຮັດໃຫ້ມີຄວາມແຕກຕ່າງຢ່າງຫຼວງຫຼາຍໃນຊີວິດປະຈຳວັນຂອງພວກເຂົາ.
ເຕັກໂນໂລຢີຫ້ຽງໄຂມັນໃນເລືອດລ້າສຸດກໍາລັງເລີ່ມໃຊ້ອະລະກິດທີ່ສະຫຼາດ ເຊິ່ງປັບອັດຕາການກັ່ນອອກໄລຍະຫ່າງຕາມຄວາມເປັນຈິງ ໂດຍການຫຼຸດຜ່ອນການຫຼຸດລົງຂອງຄວາມດັນເລືອດທີ່ອັນຕະລາຍໃນຜູ້ປ່ວຍປະມານສີ່ໃນຫ້າຄົນທີ່ມີຄວາມສ່ຽງ. ການທົດສອບບາງຢ່າງໃນປີກາຍນີ້ໄດ້ຮວມເອົາອຸປະກອນວັດຄວາມດັນເລືອດທີ່ເຊື່ອມຕໍ່ກັບການຕິດຕາມດ້ວຍປັນຍາສິບປອງເພື່ອກວດກາລະດັບໄອໂອນ, ແລະ ເຫັນວ່າໄລຍະເວລາທີ່ຢູ່ໂຮງໝໍຫຼຸດລົງປະມານໜຶ່ງສາມຂອງການເຂົ້າໂຮງໝໍ ເມື່ອທຽບກັບວິທີການເກົ່າໆ. ແພດສາມາດເບິ່ງຂໍ້ມູນແບບເວລາຈິງ ເຊັ່ນ: ລະດັບຢູເຣຍ ແລະ ຄວາມດັນໃນເສັ້ນເລືອດ ເຊິ່ງຊ່ວຍໃຫ້ພວກເຂົາປັບແຕ່ງການປິ່ນປົວໃຫ້ເໝາະສົມກັບຄວາມຕ້ອງການຂອງແຕ່ລະຄົນ ແທນທີ່ຈະຍຶດຖືຕາມວິທີການທົ່ວໄປ.
ນັກວິທະຍາສາດໄດ້ເລີ່ມການທົດສອບຕົ້ນແບບໄຂ່ໄກ່ປອມພົກພານ້ຳໜັກ 5 ປອນທີ່ສາມາດກັ່ນເລືອດຢ່າງຕໍ່ເນື່ອງໄດ້ເປັນເວລາ 3 ມື້ເຕັມໆໂດຍໃຊ້ເມມເບຣນ graphene oxide ພິເສດ. ຜົນໄດ້ຮັບໃນຂັ້ນຕົ້ນເບິ່ງຄືຈະດີໃຈເມື່ອມີການຂັດເລືອດອອກຈາກພິດສານປະມານ 90 ເປີເຊັນ ເຊິ່ງເທົ່າກັບຜົນທີ່ເຄື່ອງໄຄ້ໄຂ່ໄກ່ແບບດັ້ງເດີມສາມາດບັນລຸໄດ້. ອີກການພັດທະນາໜຶ່ງທີ່ຫນ້າສົນໃຈມາຈາກນັກວິສະວະກອນຊີວະພາບທີ່ກຳລັງເຮັດວຽກກ່ຽວກັບຕົວກັ່ນທີ່ຜະລິດຈາກເຊລ໌ຕົ້ນກຳເນີດຂອງມະນຸດທີ່ປ່ຽນເປັນ podocytes ໂຄງສ້າງນ້ອຍໆເຫຼົ່ານີ້ຊ່ວຍກຳລັງກາຍວິທີທີ່ໄຂ່ໄກ່ຂອງພວກເຮົາກັ່ນເລືອດຢ່າງທຳມະຊາດ. ນັກຊ່ຽວຊານສ່ວນຫຼາຍໃນຂົງເຂດຄິດວ່າພວກເຮົາອາດຈະເຫັນການອະນຸມັດຈາກ FDA ສຳລັບຮຸ່ນທີ່ສາມາດພົກພາໄດ້ຮຸ່ນທຳອິດໃນປາຍປີ 2026 ຫຼືອາດຈະກ່ອນໜ້ານັ້ນຖ້າທຸກຢ່າງເດີນໄປດ້ວຍດີ. ຖ້າສິ່ງນີ້ເກີດຂຶ້ນ, ມັນຈະເປັນການປ່ຽນແປງຄັ້ງໃຫຍ່ສຳລັບຜູ້ປ່ວຍທີ່ຕ້ອງການການຮັກສາໄຄ້ໄຂ່ໄກ່ ເນື່ອງຈາກພວກເຂົາສາມາດດຳເນີນການຮັກສາໄດ້ທຸກບ່ອນແທນທີ່ຈະຕ້ອງຖືກຈຳກັດຢູ່ກັບເຄື່ອງໃນໂຮງໝໍເປັນເວລາຫຼາຍຊົ່ວໂມງ.
 ຂ່າວຮ້ອນ
ຂ່າວຮ້ອນ