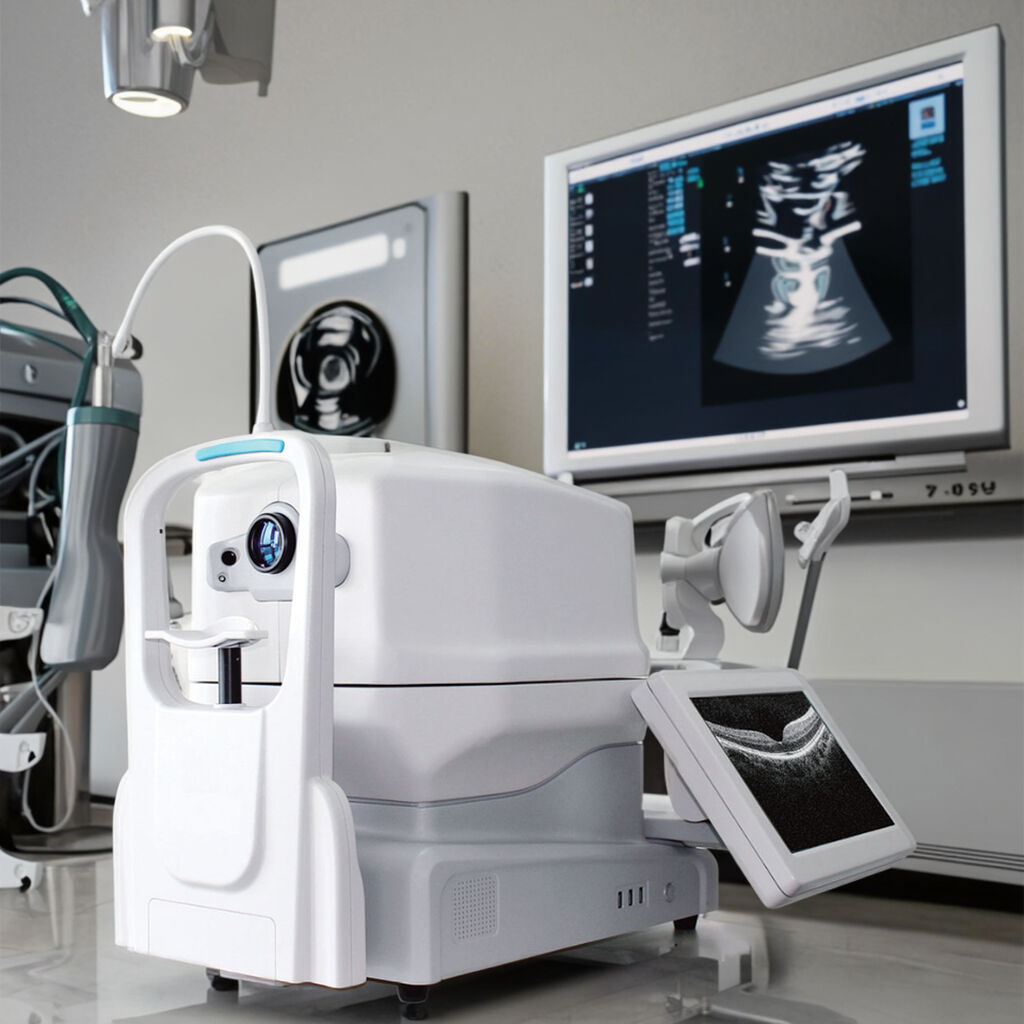
ການຖ່າຍຮູບດ້ວຍຄວາມສອດຄ່ອງຂອງແສງ (Optical coherence tomography) ຫຼື ການຖ່າຍຮູບ OCT ເປັນທີ່ຮູ້ຈັກຢ່າງກວ້າງຂວາງ, ໄດ້ກາຍເປັນເຄື່ອງມືທີ່ຈຳເປັນໃນການປະຕິບັດດ້ານເຕັກນິກດ້ານຕາໃນສະໄໝປັດຈຸບັນ ເນື່ອງຈາກມັນໃຫ້ຕົວເລກ ແລະ ການວັດແທກທີ່ຊັດເຈນ ເຊິ່ງຊ່ວຍໃຫ້ໝໍສາມາດຕັດສິນໃຈທີ່ເປັນຮູບປະທຳຕໍ່ສຸຂະພາບຂອງຕາຜູ້ປ່ວຍ. ໃນການປະເມີນຜູ້ປ່ວຍທີ່ເປັນໂລກຕາເຕີ້ນ (glaucoma), OCT ສາມາດຈັບຈຸດປ່ຽນແປງໃນເສັ້ນປະສາດຂອງເລືອດຕາ (retinal nerve fibers) ໄດ້ຢ່າງຖືກຕ້ອງສູງເຖິງ 0.96 (area under curve scores), ຊຶ່ງດີກວ່າວິທີການດັ້ງເດີມເຊັ່ນ: ການຖ່າຍຮູບເລືອດຕາ (fundus photography) ໃນການຄົ້ນຫາບັນຫາທີ່ເລີ່ມຕົ້ນຢ່າງເລືອກເອົາ. ສຳລັບຜູ້ທີ່ເປັນໂລກເສື່ອມຂອງເລືອດຕາສ່ວນກາງ (age-related macular degeneration), ການສະແກນ 3D ທີ່ລະອຽດຂອງ OCT ໃຫ້ຄລິນິກເປັນເຄື່ອງມືທີ່ສາມາດວັດແທກລາຍລະອຽດນ້ອຍໆ ເຊັ່ນ: ຂະໜາດຂອງ drusen ແລະ ຕິດຕາມການປ່ຽນແປງຂອງຊັ້ນເມັດສີ (pigment layers) ໃນໄລຍະເວລາ. ຂໍ້ມູນປະເພດນີ້ເປັນສິ່ງທີ່ເຮັດໃຫ້ເກີດຄວາມແຕກຕ່າງຢ່າງໃຫຍ່ຫຼວງໃນການຄົ້ນຫາບັນຫາກ່ອນທີ່ຈະເກີດອາການເສຍຫາຍຕໍ່ເຊລູລ່າທີ່ເຮັດໜ້າທີ່ເບິ່ງເຫັນຢ່າງຖາວອນ. ໃນກໍລະນີຂອງ edema ຂອງເລືອດຕາສ່ວນກາງທີ່ເກີດຈາກເບົາຫວານ (diabetic macular edema), ແຜນທີ່ອັດຕະໂນມັດຈາກ OCT ສາມາດສະແດງໃຫ້ເຫັນຢ່າງຊັດເຈນວ່ານ້ຳເຫຼວເກີດການຄັ້ງຢູ່ໃນສ່ວນໃດຂອງເລືອດຕາ, ເຊິ່ງຊ່ວຍໃນການຕັດສິນໃຈວ່າຜູ້ປ່ວຍຈະຕ້ອງໄດ້ຮັບການສູດຢາ (injections) ຫຼື ຢາສະເຕີຣ໌ຣອຍ (steroids) ຫຼືບໍ່. ການສຶກສາທີ່ຖືກເຜີຍແຜ່ເມື່ອປີທີ່ຜ່ານມາໃນວາລະສານ Journal of Optometric Science ໄດ້ສະແດງໃຫ້ເຫັນວ່າວິທີການນີ້ຊ່ວຍຫຼຸດຜ່ອນຂໍ້ຜິດພາດໃນການກວດສຸຂະພາບທົ່ວໄປໄດ້ປະມານ 31%. ໂດຍສະຫຼຸບແລ້ວ, OCT ມິໄດ້ເປັນພຽງແຕ່ຮູບພາບທີ່ທັນສະໄໝທີ່ເຮົາເບິ່ງເປັນຄັ້ງຄາວເທົ່ານັ້ນ, ແຕ່ມັນເປັນສ່ວນສຳຄັນທີ່ສຸດໃນການຈັດການສຸຂະພາບຕາໃນໄລຍະຍາວ, ແລະ ໃຫ້ຄຳແນະນຳໃນແຕ່ລະວັນແກ່ໝໍໃນການດູແລຜູ້ປ່ວຍທີ່ມີບັນຫາດ້ານການເບິ່ງເຫັນທີ່ເກີດຂຶ້ນຢ່າງຕໍ່ເນື່ອງ.
ການຖ່າຍຮູບຄຸນນະພາບສູງບໍ່ໃຫ້ຄຸນຄ່າທາງດ້ານການປິ່ນປົວທີ່ທັນທີ ເວັ້ນເສຍແຕ່ຈະມີປະໂຫຍດທາງດ້ານການປິ່ນປົວທີ່ຊັດເຈນ. ແຜ່ນທີ່ OCT ສະໄໝໃໝ່ແກ້ໄຂບັນຫານີ້ຜ່ານສາມຄຸນສົມບັດທີ່ຖືກບູລະນາການເຂົ້າກັນໄດ້ຢ່າງໃກ້ຊິດ ເຊິ່ງຖືກອອກແບບມາເປີດເຜີຍເພື່ອຂະບວນການເຮັດວຽກຂອງນັກອັດຕາສິນເປັນພິເສດ:
ຄຸນສົມບັດເຫຼົ່ານີ້ ແທ້ຈິງແລ້ວແກ້ໄຂບັນຫາທີ່ເກີດຂຶ້ນໃນຄລີນິກຈິງໆ ທຸກໆວັນ. ການສຳຫຼວດລ່າສຸດໃນປີ 2024 ພົບວ່າມີຕາເວັນປະມານ 73% ທີ່ໃຫ້ຄວາມສຳຄັນກັບຄວາມງ່າຍດາຍໃນການເຂົ້າໃຈຜົນໄດ້ຮັບຫຼາຍກວ່າການພຽງແຕ່ເບິ່ງເອກະສານດ້ານເຕັກນິກເທົ່ານັ້ນ. ລະບົບທີ່ທັນສະໄໝໃນປັດຈຸບັນເອົາ B-scan ທີ່ສັບສົນເຫຼົ່ານີ້ມາປ່ຽນເປັນບົດລາຍງານທີ່ເຂົ້າໃຈງ່າຍ ແລະ ມີການເນັ້ນສະແດງຕົວຊີ້ວັດທີ່ສຳຄັນ. ລະບົບເຫຼົ່ານີ້ຍັງມາພ້ອມດ້ວຍແຜນພາບແນວໂນ້ມທີ່ເປັນປະໂຫຍດ ເຊິ່ງສະແດງການປ່ຽນແປງຕາມເວລາ ແລະ ມີການເຕືອນເມື່ອມີບັນຫາໃດໆທີ່ເບິ່ງຄືວ່າບໍ່ປົກກະຕິ. ສິ່ງນີ້ໝາຍຄວາມວ່າ ແພດສາມາດອະທິບາຍຜົນການຄົ້ນພົບໃຫ້ກັບຜູ້ປ່ວຍໄດ້ໄວຂຶ້ນຫຼາຍ ແລະ ຮູ້ສຶກມີຄວາມໝັ້ນໃຈໃນການອະທິບາຍຂອງຕົນ ໂດຍບໍ່ຈຳເປັນຕ້ອງໄດ້ຮັບການຝຶກອົບຮົມເພີ່ມເຕີມທີ່ໃຊ້ເວລາເຖິງຫຼາຍເດືອນ.
ໃນການດູແລສຸຂະພາບຕາທີ່ທັນສະໄໝ, ມີເຕັກໂນໂລຢີ OCT ສອງປະເພດຫຼັກ: ເຕັກໂນໂລຢີແບບຊ່ວງຄວາມຖີ່ (SD-OCT) ແລະ ເຕັກໂນໂລຢີແບບກວາດແຕ່ນ (SS-OCT). ແຕ່ລະປະເພດມີຈุดເດັ່ນຂອງຕົນເອງ ຂຶ້ນກັບສິ່ງທີ່ສຳຄັນທີ່ສຸດໃນບໍລິບົດຂອງຫ້ອງປິ່ວຍແຕ່ລະແຫ່ງ. ເຄື່ອງ SS-OCT ສາມາດປະມວນຜົນ A-scan ໄດ້ຫຼາຍກວ່າ 100,000 ຄັ້ງຕໍ່ວິນາທີ, ເຊິ່ງໄວເຖິງສອງເທົ່າເທົ່າກັບເຄື່ອງ SD-OCT ສ່ວນຫຼາຍ. ເນື່ອງຈາກເຄື່ອງເຫຼົ່ານີ້ເຮັດວຽກໄວຫຼາຍ, ລະບົບເຫຼົ່ານີ້ຈຶ່ງສ້າງບັນຫາການເคลື່ອນທີ່ (motion artifacts) ໃນເວລາການສອບສອງໄດ້ໜ້ອຍລົງ, ແລະ ອະນຸຍາດໃຫ້ຜູ້ປ່ວຍເດີນຜ່ານຂະບວນການໄດ້ໄວຂຶ້ນຫຼາຍ. ສຳລັບຫ້ອງປິ່ວຍທີ່ມີການຮັບເອົາຜູ້ປ່ວຍຈຳນວນຫຼາຍທຸກໆວັນ, ສິ່ງນີ້ເຮັດໃຫ້ເກີດຄວາມແຕກຕ່າງຢ່າງຈິງຈັງ. ຫ້ອງປິ່ວຍຕ່າງໆລາຍງານວ່າ ພວກເຂົາສາມາດປະຢັດເວລາທີ່ຜູ້ປ່ວຍແຕ່ລະຄົນນັ່ງຢູ່ໃນເກົ້າອີ້ຫ້ອງປິ່ວຍເພື່ອການສອບສອງ OCT ໄດ້ລະຫວ່າງ 15 ເຖິງ 30 ເປີເຊັນ ເມື່ອໃຊ້ເຕັກໂນໂລຢີ SS-OCT.
ຄວາມແຕກຕ່າງລະຫວ່າງຄວາມລະອອງ (resolution) ແລະ ຄວາມເຂົ້າໄປໃນເລິກ (penetration) ແມ່ນມີຄວາມສຳຄັນຢ່າງຫຼາຍໃນການປະຕິບັດດ້ານການແພດ. ເຕັກໂນໂລຊີທັງສອງປະເພດໃຫ້ຄວາມລະອອງຕາມແນວລວມ (axial resolution) ປະມານຕໍ່າກວ່າ 5 ໄມໂຄຣແມັດເຕີ, ແຕ່ມີບາງສິ່ງທີ່ເປັນເອກະລັກກ່ຽວກັບ SS-OCT ທີ່ໃຊ້ຄວາມຍາວຄລື່ນທີ່ຍາວຂຶ້ນ ແມ່ນ 1,050 ນາໂມແມັດເຕີ ເມື່ອທຽບກັບ SD-OCT ທີ່ໃຊ້ຄວາມຍາວຄລື່ນ 840 ນາໂມແມັດເຕີ. ສິ່ງນີ້ເຮັດໃຫ້ເກີດຄວາມແຕກຕ່າງຢ່າງໃຫຍ່ຫຼວງເວລາທີ່ເຮົາສັງເກດໂຄງສ້າງຕ່າງໆ ເຊັ່ນ: ໂຄຣອຍດ໌ (choroid) ແລະ ສະເກລລາ (sclera), ເຊິ່ງເປັນສິ່ງທີ່ສຳຄັນຫຼາຍໃນການຕິດຕາມການພັດທະນາຂອງ AMD, ການຈັບຈຸດທີ່ມີການເຕີບໂຕຂອງເສັ້ນເລືອດໃໝ່ໃນໂຄຣອຍດ໌, ແລະ ການປະເມີນຜູ້ປ່ວຍທີ່ເປັນເບົາຫວານແລະມີອາການເປື່ອຍຂອງເມືອງຕາ (diabetic macular edema) ໃນໄລຍະຍາວ. ອີກດ້ານໜຶ່ງທີ່ທັງສອງເຕັກໂນໂລຊີແຕກຕ່າງກັນຢ່າງຊັດເຈນແມ່ນ ຊ່ວງຂອງມຸມມອງ (field of view). SS-OCT ສາມາດຖ່າຍຮູບທີ່ກວ້າງຂຶ້ນໃນການຖ່າຍພາບຄັ້ງດຽວ ເຖິງ 12 ມີລີແມັດເຕີ ໂດຍບໍ່ຈຳເປັນຕ້ອງນຳຮູບຈຳນວນຫຼາຍມາປະສົມເຂົ້າດ້ວຍກັນ. ສິ່ງນີ້ຊ່ວຍປະຢັດເວລາ ແລະ ຫຼຸດຜ່ອນຂໍ້ຜິດພາດໃນການສຳຫຼວດການເປັນຕາເບົາຫວານ (diabetic retinopathy screenings), ເຮັດໃຫ້ມີປະສິດທິພາບຫຼາຍຂຶ້ນສຳລັບຫ້ອງປິ່ວຍທີ່ມີຄວາມວຸ່ນວາຍ.
ເມື່ອເຖິງເວລາເລືອກອຸປະກອນ ແຕ່ລະຄົນຈະພົບວ່າສິ່ງທີ່ສຳຄັນທີ່ສຸດບໍ່ໄດ້ຂຶ້ນກັບເພຽງແຕ່ຂໍ້ກຳນົດທີ່ລາຍການຢູ່ໃນເອກະສານເທົ່ານັ້ນ ແຕ່ຍັງຂຶ້ນກັບການທີ່ອຸປະກອນນັ້ນສາມາດເຂົ້າກັບຄວາມຕ້ອງການຂອງການປະຕິບັດງານຂອງເຂົາເຈົ້າໄດ້ດີປານໃດ. ເຄື່ອງ SD OCT ຍັງຄົງໃຫ້ຄຸນຄ່າທີ່ດີຕໍ່ເງິນທີ່ຈ່າຍ ແລະໃຫ້ຮູບພາບທີ່ຊັດເຈນເພື່ອການກວດສອບເປັນປະຈຳສຳລັບສະພາບການຕ່າງໆ ເຊັ່ນ: ໂລກຕາເບື້ອນ (glaucoma) ແລະ ການເສື່ອມຂອງເຂດເລືອດຕາ (macular degeneration). ໃນດ້ານກົງກັນຂ້າມ ເຕັກໂນໂລຢີ SS OCT ມັກຈະເໝາະສົມກວ່າສຳລັບຄລີນິກທີ່ຈັດການກັບຄະດີທີ່ສັບສົນ ເຊິ່ງກ່ຽວຂ້ອງກັບສ່ວນຫຼັງຂອງຕາ ຫຼື ສຳລັບຄລີນິກທີ່ຕ້ອງການຈັດລະບົບການດຳເນີນງານໃຫ້ມີປະສິດທິພາບທົ່ວທັງຫຼາຍໆສະຖານທີ່. ລະບົບໃໝ່ເຫຼົ່ານີ້ສາມາດຈັບຮູບພາບໄດ້ໄວຫຼາຍ ເຖິງຂະນາດທີ່ໝໍສາມາດເບິ່ງຮູບພາບເຫຼົ່ານີ້ທັນທີໃນເວລານັດໝາຍກັບຜູ້ປ່ວຍ ເຊິ່ງເຮັດໃຫ້ການບັນທຶກຂໍ້ມູນທັງໝົດງ່າຍຂຶ້ນຫຼາຍ ແລະຊ່ວຍຮັກສາບັນທຶກສຸຂະພາບເອເລັກໂຕຣນິກໃຫ້ອັບເດດຢູ່ເสมື່ອ ໂດຍບໍ່ຕ້ອງເຮັດຂັ້ນຕອນເພີ່ມເຕີມຫຼັງຈາກການນັດໝາຍກັບຜູ້ປ່ວຍ.
| ຕົວກໍານົດ | SD-OCT | SS-OCT | ຜົນກະທົບດ້ານການປະຕິບັດງານໃນດ້ານເຕັກນິກການທົດສອບຕາ |
|---|---|---|---|
| ຄວາມໄວການສະແກນ | ≈ 85,000 A-scans/ວິນາທີ | ≥ 100,000 A-scans/ວິນາທີ | ຫຼຸດເວລານັ່ງໃນເກົ້າອີ້ຫຼືເວລາກວດສອບລົງ 15–30% ຕໍ່ການກວດສອບໜຶ່ງຄັ້ງ |
| ຄວາມເລິກຂອງການເຈາະ | ປານກາງ (ຊັ້ນຂອງເນື້ອเยື່ອຕາ) | ດີຂຶ້ນ (choroid/sclera) | ປັບປຸງຄວາມຖືກຕ້ອງໃນການສະຫຼຸບຜົນການເຮັດການສຳຫຼວດ AMD/edema |
| ການຖ່າຍຮູບໄລຍະກວ້າງ | ຈຳກັດໂດຍບໍ່ຕ້ອງໃຊ້ການຕໍ່ຮູບ | ການຖ່າຍຮູບຄັ້ງດຽວສູງສຸດ 12 ມມ | ເຮັດໃຫ້ການສຳຫຼວດ diabetic retinopathy ເລີວຂຶ້ນ |
ການສຶກສາປີ 2023 ເລື່ອງປະສິດທິພາບຂອງການປະຕິບັດງານພົບວ່າ ຄລີນິກທີ່ໃຊ້ SS-OCT ມີຄວາມສາມາດໃນການຮັບເອົາຜູ້ປ່ວຍຕໍ່ມື້ໄດ້ຫຼາຍຂຶ້ນ 22% — ໂດຍບໍ່ຕ້ອງເສຍຄວາມໝັ້ນໃຈໃນການວິເຄາະຜົນ — ເຊິ່ງເປັນການຢືນຢັນວ່າການເລືອກເອົາເຕັກໂນໂລຊີຢ່າງມີເປົ້າໝາຍຈະເຮັດໃຫ້ຄວາມເຂັ້ມງວດດ້ານການແພດ ແລະ ຄວາມຍືນຍົງດ້ານການດຳເນີນງານເຂັ້ມແຂງຂຶ້ນ.
ຄວາມສຳເລັດໃນການນຳໃຊ້ເຕັກໂນໂລຢີ OCT ຍົກເວັ້ນຈະຂຶ້ນກັບວ່າມັນເຂົ້າກັນໄດ້ດີປານໃດກັບຂະບວນການປະຈຳວັນຂອງຫ້ອງປິ່ວຍຫຼາຍກວ່າທີ່ຈະເປັນພຽງແຕ່ມີຄວາມສາມາດໃນການຖ່າຍຮູບທີ່ດີເລີດ. ບັນຫາທີ່ໃຫຍ່ທີ່ສຸດທີ່ຫ້ອງປິ່ວຍສ່ວນຫຼາຍເຜີຍແຜ່ແມ່ນບັນຫາການເຂົ້າກັນໄດ້ລະຫວ່າງລະບົບ. ຂໍ້ມູນບໍ່ຖືກຈັດແຈງຢ່າງເປັນລະບົບທົ່ວທັງລະບົບຕ່າງໆ, ພາສາທາງການແພດຖືກປຸ້ນປົ່ນລະຫວ່າງເວທີຕ່າງໆ, ແລະຂະບວນການໃຊ້ງານຂອງລະບົບບັນທຶກສຸຂະພາບເອເລັກໂຕຣນິກ (EHR) ࡀຳລັງຖືກທຳລາຍຫຼືບໍ່ຄົບຖ້ວນ. ບັນຫາເຫຼົ່ານີ້ເຮັດໃຫ້ຂະບວນການບັນທຶກຊ້າລົງ, ລຳບາກໃນການຕິດຕາມຄວາມຄ່ອຍເຂົ້າສູ່ການຮັກສາຂອງຜູ້ປ່ວຍໃນໄລຍະເວລາທີ່ຍາວ, ແລະສຸດທ້າຍກໍເຮັດໃຫ້ການດູແລຕໍ່ເນື່ອງຖືກຂັດຂວາງ. ສຳລັບຫ້ອງປິ່ວຍທີ່ຕ້ອງການນຳເອົາ OCT ໄປໃຊ້ຢ່າງມີປະສິດທິຜົນ, ການມຸ່ງເນັ້ນໄປທີ່ເວທີທີ່ມີການຮັບຮອງຕາມມາດຕະຖານ FHIR ຫຼື HL7 ຈະເປັນເລື່ອງທີ່ເຫຼືອເຊື່ອ. ມາດຕະຖານເຫຼົ່ານີ້ຊ່ວຍຮັບປະກັນວ່າການສະແກນ, ລາຍງານ, ແລະຂໍ້ມູນເພີ່ມເຕີມທີ່ສຳຄັນທັງໝົດຈະຖືກສົ່ງຕໍ່ໄປທັງສອງທິດທາງອັດຕະໂນມັດລະຫວ່າງລະບົບ OCT ແລະລະບົບບັນທຶກສຸຂະພາບເອເລັກໂຕຣນິກຫຼັກໂດຍບໍ່ຕ້ອງມີການປ້ອນຂໍ້ມູນດ້ວຍຕົວເອງ.
ການໃຊ້ຊອບແວງ່າຍໆນັ້ນ ມີຜົນກະທົບຕໍ່ສິ່ງທີ່ເກີດຂຶ້ນໃນຕົວຈິງ ເມື່ອອິນເຕີເຟດມີສິ່ງຕ່າງໆເຊັ່ນ: ດຶງແລະຖີ້ມ ສໍາ ລັບບົດລາຍງານທີ່ ກໍາ ນົດເອງ, ການສົ່ງອອກໄວເຂົ້າໃນຮູບແບບ PDF ຫຼື EHR, ບວກກັບສ່ວນບັນທຶກທີ່ສ້າງຂື້ນ, ພະນັກງານບໍ່ ຈໍາ ເປັນຕ້ອງໄດ້ຮັບການຝຶກອົບຮົມຫຼາຍ. ພວກເຂົາສາມາດເຮັດເອກະສານໄດ້ ໃນເວລາກໍາປິ່ນປົວຄົນເຈັບ. ສໍາລັບຄລີນິກທີ່ຫຼາຍທ່ານຫມໍເຮັດວຽກຮ່ວມກັນ, ມີຄຸນລັກສະນະຄວາມປອດໄພບາງຢ່າງທີ່ຕ້ອງມີ. ການອະນຸຍາດທີ່ອີງໃສ່ບົດບາດ ເຮັດໃຫ້ຄົນຕ່າງຫາກເຫັນພຽງແຕ່ສິ່ງທີ່ພວກເຂົາຕ້ອງການເທົ່ານັ້ນ. ລະບົບນີ້ຕິດຕາມການສະແກນກ່ອນຫນ້ານີ້ ເພື່ອບໍ່ໃຫ້ໃຜຜິດພາດລົບສິ່ງສໍາຄັນໃດໆ. ແລະມີບັນທຶກສະເຫມີວ່າໃຜເຮັດຫຍັງ ແລະເມື່ອໃດ. ການປົກປ້ອງເຫຼົ່ານີ້ ຫມາຍ ຄວາມວ່າທຸກຄົນສາມາດເບິ່ງຜົນໄດ້ຮັບຂອງ OCT ເກົ່າໃນເວລາດຽວກັນໂດຍບໍ່ເຮັດໃຫ້ເກີດບັນຫາຫຼືສູນເສຍຂໍ້ມູນທີ່ມີຄຸນຄ່າລະຫວ່າງຜູ້ໃຫ້ບໍລິການທີ່ແຕກຕ່າງກັນແລະການຢ້ຽມຢາມແຍກຕ່າງຫາກ.
ເຖິງແມ່ນວ່າ 78% ຂອງການປະຕິບັດຈະເຫຼືອງເຖິງຄວາມສາມາດໃນການເຊື່ອມຕໍ່ກັນ (interoperability) ເປັນອຸປະສັກຫຼັກໃນການບູລະນາການ, ແຕ່ຊອບແວ OCT ສຳລັບຕາທີ່ຖືກອອກແບບມາເພື່ອຈຸດປະສົງເປັນພິເສດ ສາມາດຫຼຸດຜ່ອນຄວາມສ່ຽງໄດ້ຜ່ານແມ່ແບບ EHR ທີ່ຖືກຕັ້ງຄ່າລ່ວງໆ, ການລະຫັດ SNOMED CT ທີ່ມາດຕະຖານສຳລັບຕົວຊີ້ວັດທີ່ສຳຄັນ, ແລະ ເຄື່ອງຈັກສຳລັບການເຊື່ອມຕໍ່ທີ່ຜູ້ຜະລິດຮັບປະກັນ—ເຊິ່ງຮັກສາຄວາມຖືກຕ້ອງຂອງການວິເຄາະວິນິດໄສ ແລະ ລົດຊ້ຳພາລະບົດບໍລິຫານ.
ລະບົບ OCT ສຳລັບຕາລະດັບກາງ ໃຫ້ຄວາມສົມດຸນທີ່ດີທີ່ສຸດລະຫວ່າງຄວາມສາມາດດ້ານການແພດ ແລະ ຄວາມເປັນຈິງດ້ານການເງິນ ສຳລັບການປະຕິບັດດ້ານເຕັກນິກການເບິ່ງແຍງຕາທີ່ເປັນເອກະລາດ ຫຼື ໃນຮູບແບບກຸ່ມ. ຕ່າງຈາກເວທີທີ່ໃຊ້ໃນໂຮງໝໍ, ອຸປະກອນເຫຼົ່ານີ້ມີຄວາມສາມາດທີ່ໄດ້ຮັບການຢືນຢັນ ແລະ ສອດຄ່ອງກັບຄຳແນະນຳທີ່ກຳນົດໄວ້—ລວມທັງການວິເຄາະ RNFL ແລະ ຄວາມໜາຂອງເຂດມາຄູລາ (macular thickness), ການແບ່ງສ່ວນອັດຕະໂນມັດ (automated segmentation), ແລະ ການຕິດຕາມແນວໂນ້ມໃນໄລຍະຍາວ—at approximately 65% lower upfront cost than premium models.
ແຕ່ຄ່າໃຊ້ຈ່າຍທັງໝົດໃນການເປັນເຈົ້າຂອງ (TCO) ນັ້ນກວ້າງຂວາງກວ່າພຽງແຕ່ລາຄາຊື້ເທົ່ານັ້ນ. ປັດໄຈສຳຄັນປະກອບມີ:
ໃນການສຶກສາເມື່ອເລີ່ມຕົ້ນປີ 2023 ທີ່ຜ່ານມາ ເຊິ່ງໄດ້ສຶກສາຄລີນິກດ້ານເລືອກເອົາເຄື່ອງມືດ້ານຕາຈຳນວນ 127 ແຫ່ງທົ່ວອາເມລິກາ ນັກຄົ້ນຄວ້າໄດ້ພົບເຫັນບາງສິ່ງທີ່ນ่าສົນໃຈ. ຄລີນິກທີ່ເລືອກໃຊ້ບໍລິການທີ່ຄົບຖ້ວນ ເຊິ່ງລວມເຖິງ ອາຍຸການຮັບປະກັນທີ່ຍາວນານຂຶ້ນ, ການປັບຄ່າເຄື່ອງມືຢ່າງເປັນປົກກະຕິທີ່ສະຖານທີ່ຂອງເຂົາເຈົ້າ ແລະ ການເຂົ້າເຖິງຜູ້ຊ່ຽວຊານດ້ານການແພດ ໄດ້ສັງເກດເຫັນວ່າຄ່າໃຊ້ຈ່າຍປະຈຳປີຂອງເຂົາເຈົ້າຫຼຸດລົງປະມານ 18%. ແລະນີ້ແມ່ນຈຸດທີ່ນ່າສົນໃຈທີ່ສຸດ? ຄວາມສາມາດຂອງເຂົາເຈົ້າໃນການວິນິດໄສສະພາບເຊັ່ນ: ອາການຕາເບື້ອນ (glaucoma) ແລະ ການຕິດຕາມການເສື່ອມໂຊມຂອງເລືອກເອົາເຄື່ອງມືດ້ານຕາ (AMD) ຍັງຄົງຮັກສາໄວ້ໃນລະດັບທີ່ດີເທົ່າເທີ່ງເຄີຍ. ສ່ວນຫຼາຍຂອງຜູ້ປະກອບອາຊີບບໍ່ໄດ້ຮ້ອງຂໍສະເພກທີ່ສູງສຸດ ຫຼື ມີຄຸນນະສົມບັດທີ່ເປັນເອກະລັກເທົ່າໃດ. ປະມານ 8 ໃນ 10 ຂອງໝໍໄດ້ກ່າວວ່າ ພວກເຂົາໄດ້ຮັບສິ່ງທີ່ຕ້ອງການທັງໝົດຈາກລະບົບທີ່ມີຄວາມລະອອງ (resolution) ປະມານ 5 ໄມໂຄມີເຕີ ສຳລັບການໃຊ້ງານປະຈຳວັນ. ສິ່ງນີ້ເປັນການຊີ້ໃຫ້ເຫັນວ່າ ເຄື່ອງມືທີ່ຢູ່ໃນລະດັບກາງອາດຈະເຮັດວຽກໄດ້ດີຫຼາຍ ຖ້າຖືກຈັດຕັ້ງໃຫ້ເໝາະສົມກັບກິດຈະກຳປະຈຳວັນຂອງຄລີນິກ. ການໃຊ້ເງິນໃນເຄື່ອງມືທີ່ມີຄວາມສາມາດສູງເກີນຄວາມຈຳເປັນ ບໍ່ຈຳເປັນຕ້ອງນຳໄປສູ່ຜົນໄດ້ຮັບທີ່ດີຂຶ້ນສຳລັບຜູ້ປ່ວຍ.
 ຂ່າວຮ້ອນ
ຂ່າວຮ້ອນ