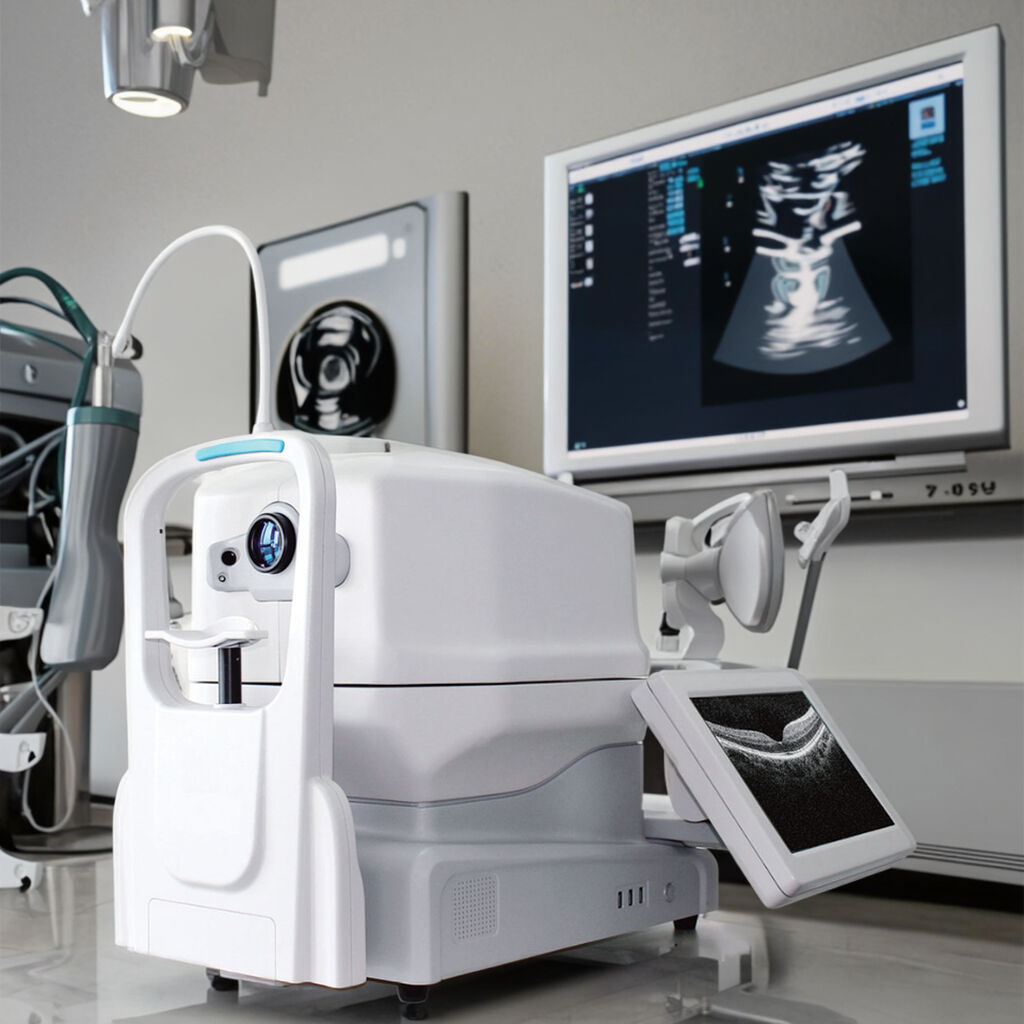
Chụp cắt lớp quang học đồng bộ, hay OCT viết tắt của Optical Coherence Tomography, đã trở thành công cụ thiết yếu trong thực hành khúc xạ nhãn khoa hiện đại vì nó cung cấp các con số và phép đo cụ thể, giúp bác sĩ đưa ra những quyết định lâm sàng thực tế liên quan đến tình trạng mắt của bệnh nhân. Khi đánh giá các trường hợp glôcôm, OCT có khả năng phát hiện những thay đổi ở sợi thần kinh võng mạc với độ chính xác đáng kể, đạt khoảng 0,96 điểm diện tích dưới đường cong (AUC), vượt trội so với các phương pháp truyền thống như chụp đáy mắt trong việc phát hiện sớm những bất thường tinh vi. Đối với những người mắc thoái hóa điểm vàng liên quan đến tuổi tác, các bản quét 3D chi tiết từ OCT cho phép lâm sàng đo đạc chính xác những thông số nhỏ như kích thước vết lắng đọng drusen và theo dõi sự biến đổi của các lớp sắc tố theo thời gian. Loại thông tin này mang ý nghĩa then chốt trong việc phát hiện sớm các vấn đề trước khi chúng gây tổn thương vĩnh viễn cho các tế bào thị giác. Trong phù hoàng điểm do đái tháo đường, các bản đồ tự động của OCT cho thấy rõ vị trí tích tụ dịch trong võng mạc, từ đó hỗ trợ quyết định liệu bệnh nhân có cần tiêm thuốc hoặc điều trị bằng corticosteroid hay không. Các nghiên cứu được công bố năm ngoái trên Tạp chí Khoa học Khúc xạ Nhãn khoa (Journal of Optometric Science) thực tế cho thấy cách tiếp cận này làm giảm khoảng 31% tỷ lệ sai sót trong các lần khám định kỳ. Nhìn chung, OCT không chỉ đơn thuần là một hình ảnh chuyên sâu khác mà chúng ta thỉnh thoảng xem qua; thay vào đó, nó nằm ngay trung tâm của quy trình quản lý các bệnh lý mắt mạn tính, cung cấp hướng dẫn thực tiễn hàng ngày cho bác sĩ trong việc điều trị bệnh nhân mắc các vấn đề thị lực mạn tính.
Hình ảnh độ phân giải cao mang lại rất ít giá trị nếu thiếu tính hữu dụng lâm sàng ngay lập tức. Các nền tảng OCT hiện đại giải quyết vấn đề này thông qua ba tính năng tích hợp được thiết kế đặc biệt cho quy trình làm việc của bác sĩ nhãn khoa:
Các tính năng này thực sự giải quyết những vấn đề diễn ra hàng ngày trong các phòng khám thực tế. Một khảo sát gần đây năm 2024 cho thấy khoảng 73% bác sĩ nhãn khoa quan tâm nhiều hơn đến mức độ dễ hiểu của kết quả hơn là chỉ xem xét các thông số kỹ thuật. Các hệ thống hiện đại chuyển đổi những hình ảnh B-scan phức tạp thành các báo cáo đơn giản, được đánh dấu rõ ràng các sinh chất chỉ điểm quan trọng. Các hệ thống này đi kèm biểu đồ xu hướng tiện lợi thể hiện sự thay đổi theo thời gian và cảnh báo khi phát hiện bất thường. Nhờ đó, bác sĩ có thể thảo luận nhanh chóng với bệnh nhân về các phát hiện và tự tin giải thích kết quả, mà không cần đào tạo chuyên sâu thêm kéo dài hàng tháng.
Trong chăm sóc mắt hiện đại, về cơ bản có hai loại công nghệ OCT chính: miền phổ (SD-OCT) và nguồn quét (SS-OCT). Mỗi loại đều có những ưu điểm riêng, tùy thuộc vào yếu tố nào là quan trọng nhất trong một phòng khám cụ thể. Các máy SS-OCT có thể thực hiện hơn 100.000 phép quét A mỗi giây — nhanh gấp khoảng hai lần so với khả năng xử lý của hầu hết thiết bị SD-OCT. Nhờ vận hành nhanh như vậy, các hệ thống này tạo ra ít sai lệch do chuyển động hơn trong quá trình khám và giúp bệnh nhân hoàn tất quy trình nhanh hơn nhiều. Đối với các phòng khám bận rộn, tiếp đón số lượng lớn bệnh nhân mỗi ngày, điều này thực sự mang lại khác biệt rõ rệt. Các phòng khám báo cáo rằng việc sử dụng công nghệ SS-OCT giúp tiết kiệm từ 15 đến 30% thời gian mà mỗi bệnh nhân dành cho một cuộc khám OCT tại ghế khám.
Sự khác biệt giữa độ phân giải và độ xuyên thấu có ý nghĩa khá lớn trong thực hành lâm sàng. Cả hai công nghệ này đều đạt độ phân giải dọc khoảng dưới 5 micromet, nhưng bước sóng dài hơn của SS-OCT ở 1.050 nm so với 840 nm của SD-OCT mang lại một điểm đặc biệt. Điều này tạo nên sự khác biệt rõ rệt khi quan sát các cấu trúc như màng mạch và củng mạc—điều vô cùng quan trọng trong việc theo dõi tiến triển của thoái hóa điểm vàng liên quan đến tuổi tác (AMD), phát hiện sự hình thành mạch máu mới trong màng mạch và đánh giá các trường hợp phù hoàng điểm do đái tháo đường kéo dài. Một lĩnh vực then chốt khác khiến hai công nghệ này khác biệt là góc nhìn (field of view). SS-OCT có khả năng chụp được những hình ảnh rộng hơn trong một lần chụp, lên tới 12 mm mà không cần ghép nhiều ảnh lại với nhau. Nhờ đó, quá trình tầm soát bệnh lý võng mạc do đái tháo đường trở nên nhanh hơn, giảm thiểu sai sót và hiệu quả hơn rất nhiều đối với các phòng khám bận rộn.
Khi đến lúc lựa chọn thiết bị, phần lớn bác sĩ nhãn khoa nhận thấy điều thực sự quan trọng không chỉ nằm ở các thông số kỹ thuật được liệt kê trên giấy mà còn ở mức độ phù hợp của thiết bị với nhu cầu thực tế của phòng khám. Các máy chụp cắt lớp quang học phân giải phổ (SD-OCT) vẫn mang lại giá trị tuyệt vời cho đồng tiền bỏ ra, đồng thời cung cấp hình ảnh rõ nét cần thiết để kiểm tra định kỳ các tình trạng như glôcôm và thoái hóa điểm vàng. Ngược lại, công nghệ chụp cắt lớp quang học phân giải quét (SS-OCT) thường phù hợp hơn với các phòng khám xử lý các ca bệnh phức tạp liên quan đến vùng phía sau nhãn cầu hoặc những cơ sở hướng tới việc chuẩn hóa hoạt động tại nhiều địa điểm. Các hệ thống mới này chụp ảnh nhanh đến mức bác sĩ có thể xem ngay lập tức trong suốt buổi khám, nhờ đó việc ghi chép trở nên dễ dàng hơn rất nhiều và giúp cập nhật hồ sơ sức khỏe điện tử một cách tự động, không cần thêm bước nào sau khi thăm khám bệnh nhân.
| Thông số kỹ thuật | SD-OCT | SS-OCT | Tác động lâm sàng trong nhãn khoa |
|---|---|---|---|
| Tốc độ quét | ≈ 85.000 phép quét A/giây | ≥ 100.000 phép quét A/giây | Giảm thời gian ngồi khám từ 15–30% cho mỗi lần khám |
| Độ Thấu Hàn | Trung bình (các lớp võng mạc) | Cải tiến (màng mạch/màng cứng) | Cải thiện độ chính xác trong việc phát hiện thoái hóa điểm vàng liên quan đến tuổi tác (AMD) và phù gai thị |
| Chụp ảnh trường rộng | Hạn chế nếu không ghép ảnh | Chụp đơn lẻ lên đến 12 mm | Rút ngắn thời gian sàng lọc bệnh lý võng mạc do đái tháo đường |
Một nghiên cứu về hiệu quả hoạt động năm 2023 cho thấy các phòng khám sử dụng công nghệ SS-OCT đạt năng lực tiếp nhận bệnh nhân cao hơn 22% mỗi ngày—mà không làm giảm độ tin cậy trong chẩn đoán—điều này nhấn mạnh rằng việc lựa chọn công nghệ một cách có chủ đích góp phần nâng cao cả tính nghiêm ngặt lâm sàng lẫn tính bền vững vận hành.
Thành công trong việc áp dụng công nghệ OCT thực tế phụ thuộc nhiều hơn vào mức độ phù hợp của nó với quy trình làm việc hàng ngày tại phòng khám, chứ không chỉ đơn thuần dựa trên khả năng chụp ảnh xuất sắc. Vấn đề lớn nhất mà hầu hết các phòng khám gặp phải là các vấn đề tương tác giữa các hệ thống. Dữ liệu không được ánh xạ một cách nhất quán giữa các hệ thống khác nhau, các thuật ngữ y khoa bị nhầm lẫn giữa các nền tảng khác nhau, và quy trình làm việc trong hồ sơ sức khỏe điện tử (EHR) thường bị gián đoạn hoặc chưa đầy đủ. Những vấn đề này làm chậm quá trình lập hồ sơ, gây khó khăn trong việc theo dõi tiến triển của bệnh nhân theo thời gian và cuối cùng làm gián đoạn việc chăm sóc liên tục. Đối với các phòng khám đang tìm cách triển khai OCT một cách hiệu quả, việc tập trung vào các nền tảng đã được chứng nhận tuân thủ tiêu chuẩn FHIR hoặc HL7 là điều hợp lý. Các tiêu chuẩn này giúp đảm bảo rằng hình ảnh quét, báo cáo và toàn bộ các thành phần siêu dữ liệu quan trọng khác tự động được trao đổi hai chiều giữa hệ thống OCT và hệ thống hồ sơ sức khỏe điện tử chính, mà không cần can thiệp thủ công.
Mức độ dễ sử dụng của phần mềm thực sự ảnh hưởng lớn đến những gì diễn ra trong thực tiễn. Khi giao diện có các tính năng như kéo-thả để tạo báo cáo tùy chỉnh, xuất nhanh sang định dạng PDF hoặc EHR, cùng với các mục ghi chú tích hợp sẵn, nhân viên sẽ không cần đào tạo nhiều như trước. Họ còn có thể hoàn tất việc lập hồ sơ ngay tại thời điểm khám bệnh cho bệnh nhân. Đối với các phòng khám có nhiều bác sĩ làm việc cùng nhau, một số tính năng bảo mật nhất định trở thành yêu cầu bắt buộc. Quyền truy cập dựa trên vai trò (role-based permissions) cho phép từng cá nhân chỉ xem những thông tin mà họ thực sự cần. Hệ thống lưu trữ toàn bộ các lần quét trước đó, nhờ đó không ai vô tình xóa đi dữ liệu quan trọng. Đồng thời, hệ thống luôn ghi lại đầy đủ thông tin về người thực hiện, hành động đã thực hiện và thời điểm thực hiện. Những biện pháp bảo vệ này đảm bảo rằng mọi người đều có thể cùng xem lại kết quả chụp cắt lớp quang học (OCT) cũ đồng thời, mà không gây ra xung đột hay làm mất thông tin quý giá giữa các nhà cung cấp dịch vụ khác nhau cũng như giữa các lần khám riêng lẻ.
Mặc dù 78% các cơ sở khám chữa bệnh nêu tính tương tác liên thông là thách thức tích hợp hàng đầu, phần mềm OCT nhãn khoa được thiết kế chuyên biệt giúp giảm thiểu rủi ro thông qua các mẫu biểu mẫu EHR đã được cấu hình sẵn, mã hóa SNOMED CT tiêu chuẩn cho các dấu sinh học then chốt và các công cụ giao diện được nhà cung cấp hỗ trợ—đảm bảo tính toàn vẹn trong chẩn đoán đồng thời đơn giản hóa gánh nặng hành chính.
Các hệ thống OCT nhãn khoa phân khúc trung cấp mang lại sự cân bằng tối ưu giữa khả năng lâm sàng và tính thực tiễn về mặt tài chính cho các phòng khám khúc xạ độc lập cũng như theo nhóm. Khác với các nền tảng dành cho bệnh viện, những thiết bị này cung cấp chức năng đã được xác thực và phù hợp với hướng dẫn lâm sàng—bao gồm phân tích độ dày lớp sợi thần kinh võng mạc (RNFL) và độ dày vùng hoàng điểm, phân đoạn tự động, cũng như theo dõi xu hướng dài hạn—với chi phí ban đầu thấp hơn khoảng 65% so với các mẫu cao cấp.
Tuy nhiên, tổng chi phí sở hữu (TCO) còn vượt xa hơn nhiều so với giá mua ban đầu. Các yếu tố chính bao gồm:
Trong một nghiên cứu gần đây năm 2023 khảo sát 127 phòng khám nhãn khoa trên khắp nước Mỹ, các nhà nghiên cứu đã phát hiện ra một điều thú vị. Các cơ sở áp dụng gói dịch vụ toàn diện—bao gồm các yếu tố như thời hạn bảo hành kéo dài hơn, hiệu chuẩn thiết bị định kỳ ngay tại cơ sở, cùng khả năng tiếp cận các chuyên gia lâm sàng—đã giảm được chi phí hàng năm khoảng 18%. Và đây là điểm đáng chú ý nhất? Khả năng chẩn đoán các tình trạng như glaucoma (cườm nước) và theo dõi thoái hóa điểm vàng liên quan đến tuổi tác (AMD) của họ vẫn giữ nguyên mức độ hiệu quả như trước đây. Hầu hết các bác sĩ lâm sàng cũng không yêu cầu các thông số kỹ thuật cao cấp hay xa xỉ. Khoảng 8 trên 10 bác sĩ cho biết họ hoàn toàn đáp ứng được mọi nhu cầu công việc thường ngày với các hệ thống có độ phân giải khoảng 5 micromet. Điều này cho thấy thiết bị tầm trung thực sự có thể hoạt động rất tốt nếu được lựa chọn phù hợp với các hoạt động thực tế hằng ngày của phòng khám. Hơn nữa, việc chi tiêu vào những máy móc quá mạnh mẽ—vượt xa nhu cầu thực tế—cũng không nhất thiết mang lại kết quả tốt hơn cho bệnh nhân.
 Tin nóng
Tin nóng