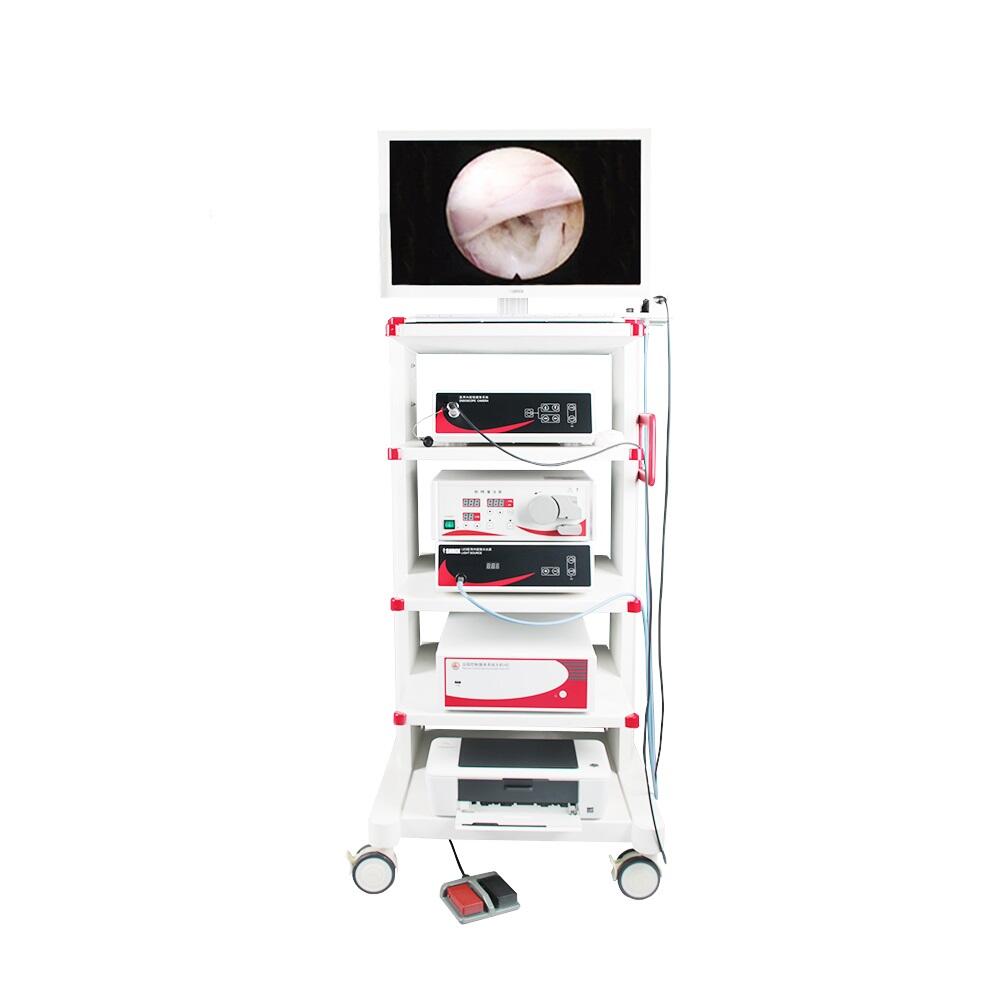
आधुनिक ल्याप्रोस्कोपिक सर्जरी प्रणालीहरूले यी न्यूनतम आघातकारी अपरेशनहरूका लागि सबै सँगै काम गर्न आवश्यक धेरै महत्त्वपूर्ण भागहरूलाई एकसाथ ल्याउँछन्। यसमा उच्च रिजोल्युसन क्यामेराहरू, पेटको क्षेत्र फुलाउने विशेष ग्यास पम्पहरू, सर्जनहरूले सजिलै सँग ह्यान्डल गर्न सक्ने उपकरणहरू, र ऊतकहरू काट्न र सील गर्ने विभिन्न ऊर्जा उपकरणहरू समावेश छन्। विभिन्न कम्पनीहरूको उपकरणहरू मिसाउँदा यी विभिन्न भागहरूलाई सँगै सुचारु रूपमा काम गर्न बनाउनु वास्तवमै महत्त्वपूर्ण हुन्छ। सर्जनहरूले अपरेशन गर्दा उनीहरूको इमेज स्पष्ट रहनु पर्छ र प्रक्रियाको सम्पूर्ण समयमा आन्तरिक ग्यास दबाव स्थिर रहनु पर्छ, जुन कहिलेकाहीँ काफी तीव्र हुन सक्छ।
आधुनिक शल्य चिकित्सा सेटअपको केन्द्रमा 4K गुणस्तरका क्यामेरा र विशेष रोड लेन्स ल्यापरोस्कोपहरू समावेश गर्ने यी इमेजिङ प्रणालीहरू हुन्। स्पष्ट दृश्यता प्राप्त गर्न उनीहरूलाई 100k लक्स वा त्यसभन्दा बढी उज्यालोको आवश्यकता पर्दछ। प्रक्रियाको दौरान राम्रो दृश्यता बनाए राख्न, शल्य चिकित्सकहरूले 5 देखि 25 mmHg को बीचमा दबाव समायोजन गर्न सक्ने इन्सुफ्लेटरहरूमा भर पर्छन्, जबकि धुँवाको निकासी प्रणालीहरू आवश्यकता परेको बेला सक्रिय हुन्छन्। नयाँ यन्त्र टावरहरूमा सबै बटन र स्विचहरू एकै ठाउँमा संकलित गर्ने केन्द्रीकृत नियन्त्रण प्यानलहरू सुसज्जित हुन्छन्, जुन धेरै बक्सहरूमा फैलिएको हुने थियो। यो एकीकरणले अपरेटिङ रूममा कामको गति बढाउन मद्दत गर्छ र तार र उपकरणहरूको गडबडी घटाउँछ।
तेस्रो पुस्ताका प्रणालीले ORiN जस्ता मानक संचार प्रोटोकलहरूको धन्यवाद, उपकरणहरू बीचको झन्झटको सम्मिलितताका समस्याहरू समाधान गर्छ, जसको अर्थ हुन्छ नेटवर्कका लागि खुला रोबोट/स्रोत इन्टरफेस। अब शल्य चिकित्सकहरूले एकै ठाउँमा रहेको स्पर्श स्क्रिन प्यानलबाट छवि सेटिङ्हरू समायोजन गर्न, प्रति मिनेट 35 लिटरसम्मको गतिमा अन्तःप्रवाह प्रवाह व्यवस्थापन गर्न र ऊर्जा उपकरणका प्यारामिटरहरू समायोजन गर्न सक्छन्। वास्तविक डाटाले देखाउँछ कि यी नयाँ एकीकृत प्लेटफर्महरू प्रयोग गर्दा पुराना मोडेलहरूको तुलनामा शल्य चिकित्सा स्टाफले प्रक्रियाको बेलामा लगभग 23 प्रतिशत कम अन्तराय अनुभव गर्छन्। कम अन्तरायको अर्थ हो सुरक्षित प्रक्रिया र अपरेशन थिएटरमा राम्रो समग्र दक्षता, जुन संलग्न सबैका लागि उचित छ।
आधुनिक डिजाइनहरूले स्थानलाई कसरी संगठित गर्ने भन्नेमा विशेष ध्यान दिन्छन्। जब उनीहरूले फ्लोरमा केबल फैलाउनुको सट्टामा बुममा उपकरण स्थापना गर्छन्, केही सुविधाहरूले आफ्नो केबलको अव्यवस्था पुरानो समयको मात्र २०% सम्म घटाएको बताउँछन्। नियन्त्रण प्यानलहरूमा आफैंमा FPGAs भनेर चिनिने विशेष कम्प्युटर चिपहरूसँग हात मिलाएर काम गर्ने स्पर्श-संवेदनशील क्षेत्रहरू हुन्छन्। यो व्यवस्थाले शल्यचिकित्सकले आफ्नो हात चलाउँदा र मेसिनले वास्तवमा प्रतिक्रिया दिँदा बीचको प्रतीक्षा समयलाई कम गर्न मद्दत गर्छ। पुरानो उपकरण प्रतिस्थापन गर्न खोजिरहेका अस्पतालहरूका लागि, उपकरणहरू ५ मिमी र १० मिमी दुबै पोर्टमा फिट हुन्छ कि छैन भन्ने धेरै महत्त्वपूर्ण हुन्छ। मैले कुरा गरेका धेरै प्रशासकहरूले भन्छन् कि नयाँ शल्य उपकरणहरू किन्दा समयमा यो अनुकूलता कुरा जाँच गर्ने उनीहरूको पहिलो कुराहरूमा एक हो किनभने कसैले पनि राम्रो पैसा खर्च गरेर केही वर्षमै आफ्नो लगानी अप्रचलित भएको पाउन चाहँदैनन्।
OR टाइम्स अध्ययन (JACS 2021) ले पूर्ण रूपमा एकीकृत ल्याप्रोस्कोपिक प्रणाली प्रयोग गर्दा तुलनामा टुक्रा टुक्रा व्यवस्थाको तुलनामा प्री-अपरेटिभ सेटअप समयमा 40% को कमी देखाउँछ। यो लाभ मुख्यतया स्वचालित स्व-परीक्षण क्रमहरूबाट आउँछ (2.3 मिनेटमा पूरा भएको, हातले गरिने 8.7 मिनेटको जाँचको तुलनामा) र एकीकृत क्यालिब्रेसन प्रोटोकलहरूबाट जसले 0.05mm सहनशीलताभित्र प्रकाशिक संरेखण बनाइ राख्छ।
आजकल ल्यापरोस्कोपिक सर्जरीले अझै पनि लगभग 5 मिमी मोटाइका कडा रड-लेन्स स्कोपहरूमा भारी निर्भरता राख्छ जसले राम्रो दृश्य प्रदान गर्न सक्छ। यी स्कोपहरूको भित्री वास्तविक ऑप्टिकल पथमा शरीरको गहिराइबाट छविहरू पठाउन सटीक रूपमा संरेखित धेरै प्रकारका लेन्सहरू हुन्छन्। यिनमध्ये धेरै 28 देखि 42 सेन्टिमिटरको दूरीमा राम्रोसँग काम गर्छन्, जसले धेरै पेटका अपरेसनहरूलाई समावेश गर्छ। डाक्टरहरूले वर्षौंदेखि धुँवाले ढाकिएका लेन्सको समस्याबाट ग्रस्त छन्, तर अहिले शल्यचिकित्साको बेला तापक्रममा परिवर्तन भएपनि स्पष्ट दृश्य राख्न विशेष एन्टी-फग कोटिङ र जलविरोधी (हाइड्रोफोबिक) उपचारहरू उपलब्ध छन्। गत वर्षको सर्जिकल इनोभेसन जर्नलका अनुसार, यी प्रगतिहरूको बावजुद पनि सम्पूर्ण प्रक्रियाको लगभग एक तिहाईमा अझै पनि यो समस्या छ।
आजकल बजारमा रहेका धेरैजसो ल्याप्रोस्कोपहरूले अझै पनि रड-लेन्स प्रणाली प्रयोग गर्छन्, जसले सबै डिजाइनको लगभग 78% खाता ओगट्छ किनभने तिनीहरू पुरानो प्रिज्म सेटअपको तुलनामा प्रकाश राम्रोसँग संचारित गर्छन्। यहाँको दक्षता दर 85 देखि 92 प्रतिशतको बीचमा हुन्छ, जसले ऑप्टिकल प्रदर्शनको सन्दर्भमा यसलाई साँच्चै सुनौलो मानक बनाउँछ। डाक्टरहरूले सीधा स्कोपले पुग्न नसक्ने कोणहरू देख्न आवश्यक हुने जटिल प्रक्रियाहरूका लागि 30 वा 45 डिग्रीका कोणिय ल्याप्रोस्कोपहरू प्रयोगमा आउँछन्। हालैका नैदानिक अध्ययनहरूका अनुसार, 30 डिग्रीका स्कोप प्रयोग गर्दा वास्तवमै श्रोणि क्षेत्रमा हुने प्रक्रियाको बेलामा उपकरणहरूको ठोक्करलाई लगभग 41 प्रतिशतले कम गर्छ, जसले साँघुरो ठाउँमा वास्तविक फरक पार्छ। हालै प्रिज्म र रड प्रविधिहरू दुवैलाई जोड्ने नयाँ संकर डिजाइनहरूमा पनि केही रोचक विकास भएको छ। यी नयाँ मोडेलहरूले पारम्परिक रड-लेन्स एकाइहरूलाई प्रभावित गर्ने घृणित किनारा विकृति समस्यालाई लक्षित गर्छन्, जुन सामान्यतया छविको परिधिमा 12 देखि 15 प्रतिशतको बीचमा हुन्छ।
दूरस्थ टिपमा लगाइएका CMOS सेन्सरले फाइबर-अप्टिक गिरावटलाई खारेज गर्दछ, छाया र उज्यालो ऊतकको दृश्यीकरणको लागि सन्तुलित 120 डीबी गतिशील सीमा प्राप्त गर्दछ। चौथो पुस्ताका 4K प्रणालीहरूले 60 फ्रेम प्रति सेकेण्डमा 3840×2160 रिजोल्युसन प्रदान गर्दछ, जहाँ अध्ययनहरूले बहु-स्पेक्ट्रल इमेजिङले ऑन्कोलोजिकल प्रक्रियामा ट्यूमर मार्जिन पहिचानलाई 29% ले बढाउँछ भनेर देखाएका छन्।
अत्यन्त न्यून लेटेन्सी मोनिटर (8–12 मिलीसेकेण्ड ढिलाइ) ठाउँको भ्रम रोक्न उपकरणको गतिसँग सिङ्क्रोनाइज हुन्छ। HDR प्रोसेसिङले पुराना डिस्प्लेहरूको तुलनामा दृश्यमान ग्रेस्केल भिन्नतालाई 18 गुणा विस्तार गर्दछ, जबकि अनुकूलनीय शोर-न्यूनीकरण एल्गोरिदमले अँध्यारो क्षेत्रका वातावरण जस्तै रेट्रोपेरिटोनियल डिसेक्सनमा ISO 2000+ बराबरको स्पष्टता बनाइराख्छ।
२०२२ को एक संयोगपूर्ण अध्ययन (सर्जिकल एन्डोस्कोपी) ले ४२० थेगु थैली हटाउने शल्यचिकित्सामा ४K र HD प्रणालीहरूको तुलना गर्दा महत्वपूर्ण दृश्य पहिचानमा २७% सुधार (p<0.001) र यकृतको सञ्चलनको क्रममा अनियन्त्रित क्याप्सुल फुट्ने घटनामा १९% कमी देखाएको थियो। शल्यचिकित्सकहरूले क्यालोट त्रिकोणमा सुधारिएको स्नायु तन्तुको दृश्यताको कारण ३१% छिटो निर्णय गर्न सकेको बताए।
आधुनिक प्रणालीहरूले उच्च-तीव्रता स्रोतहरूसँग जोडिएको फाइबर-अप्टिक केबल मार्फत छायारहित १५०,०००–२००,००० लक्सको प्रकाश प्रदान गर्दछन्, जसले ऊतकको भेदभावको लागि महत्वपूर्ण रंग प्रतिप्रतिकृति (CRI >90) सक्षम बनाउँछ। एक उद्योग विश्लेषणले देखाएको छ कि एकीकृत शीतलन प्रणालीले पुरानो मोडलहरूको तुलनामा तापक्रमको विचलनलाई ६०% ले घटाउँछ, जसले लामो समयसम्मको प्रक्रियाको दौरान स्थिरता सुधार गर्छ।
एक्सेनन लाइटहरूले चमकको हिसाबले त्यो किनारा राख्छन्, ८५ वाट्स एलईडीको ७० वाट्ससँग तुलना गर्दा वास्तवमै लगभग १५% बढी। तर यहाँ आयुको बारेमा कुरा गरौं - एलईडीहरू १८,००० देखि ३०,००० घण्टासम्म चल्न सक्छन् जबकि ती एक्सेनन बल्बहरू सामान्यतया अधिकतम ५०० देखि १,००० घण्टापछि नै जलेर नष्ट हुन्छन्। तापक्रम पनि अर्को ठूलो फरक हो। एलईडीमा सतहको तापक्रम आरामदायी ढंगले ४० डिग्री सेल्सियसभन्दा कम रहन्छ, जबकि एक्सेननहरू लगभग ६५ देखि ७० डिग्रीमा गरम चल्छन्। यसले प्रक्रियाको दौरान रोगीहरूलाई सुरक्षित राख्न र उपकरणहरू उचित रूपमा कार्यान्वयन गर्न थर्मल प्रबन्धन प्रोटोकलहरू पालना गर्न ठूलो फरक पार्छ। र २०२३ मा JSLS मा प्रकाशित नयाँ अध्ययनअनुसार, एलईडी प्रकाश प्रणालीसँग काम गर्ने शल्य चिकित्सा कर्मचारीहरूले संचालनको दौरान उपकरणहरू प्रतिस्थापन गर्नुपर्ने अवस्था ४२ प्रतिशतले कम अनुभव गरे। यो तर्कसंगत छ किनभने समयको साथ सुस्त चल्ने उपकरणहरू संवेदनशील चिकित्सा औजारहरूमाथि नरम हुन्छन्।
एकल-तन्तु प्रणालीले प्रति मिटर १२–१८% प्रकाश खोस्छ, जबकि तरलले भरिएको केबलले ९५% प्रेषण दक्षता कायम राख्छ। ५० माइक्रोमिटरभन्दा सानो सूक्ष्म दरारले प्रकाश आउटपुटलाई ३०% सम्म घटाउन सक्छ, जसले नियमित निरीक्षणलाई आवश्यक बनाउँछ। पुनः प्रक्रियाका समस्याले ल्याप्रोस्कोपिक प्रणालीको रखरखाव लागतको २३% ओगटेको छ (AORN २०२२)।
तेस्रो पुस्ताका इन्सफ्लेटरहरूले वास्तविक समयको प्रतिक्रिया लूपको माध्यमबाट आन्त्रिक दाबलाई सेट बिन्दुको ±१ mmHg भित्र राख्छन् (सामान्यतया ८–१५ mmHg)। समायोजित ग्यास तातो बनाउने उपकरणले चिसो CO₂ डेलिभरीको तुलनामा शल्यचिकित्सा पछिको चिप्लनलाई ३५% ले घटाउँछ (Surg Innov २०२३), जसले बिरामीको परिणाम सुधार गर्छ।
अनुकूली प्रवाह प्रणालीहरू 0.5 लीटर/मिनेट (निदान) बाट 45 लीटर/मिनेट (आपतकालीन डिकम्प्रेसन) सम्म समायोजन गर्छ। स्मार्ट सेन्सरहरूले 0.2 सेकेन्डभित्र पेरिटोनियल सहनशीलतामा आएको परिवर्तन पत्ता लगाउँछ, जसले अत्यधिक इन्सुफ्लेशनलाई रोक्छ। क्लिनिकल प्रोटोकलले कार्डियोपल्मोनरी जोखिमलाई कम गर्न 12 mmHg भन्दा माथि निरन्तर प्रयोग 90 मिनेटसम्म सीमित गर्न सिफारिस गर्छ (SAGES 2021)।
धुवाँ फिल्टर (0.1μm कणहरू पक्राउने) लाई इन्सुफ्लेशनसँग जोड्ने संकर प्रणालीले हावामा रहेका प्रदूषकहरूलाई 82% सम्म घटाउँछ (JAMASurg 2023)। आगामी प्रमाणहरूले शल्य चिकित्सा स्थान बनाए राख्दा पनि शारीरिक तनावलाई घटाउन (6–8 mmHg) न्यून दबाव प्न्यूमोपेरिटोनियम र उदर भित्रीय भित्ता उठाउने उपकरणहरूको संयोजनलाई समर्थन गर्छ, विशेष गरी मोटो मानिसहरूमा।
 ताजा समाचार
ताजा समाचार