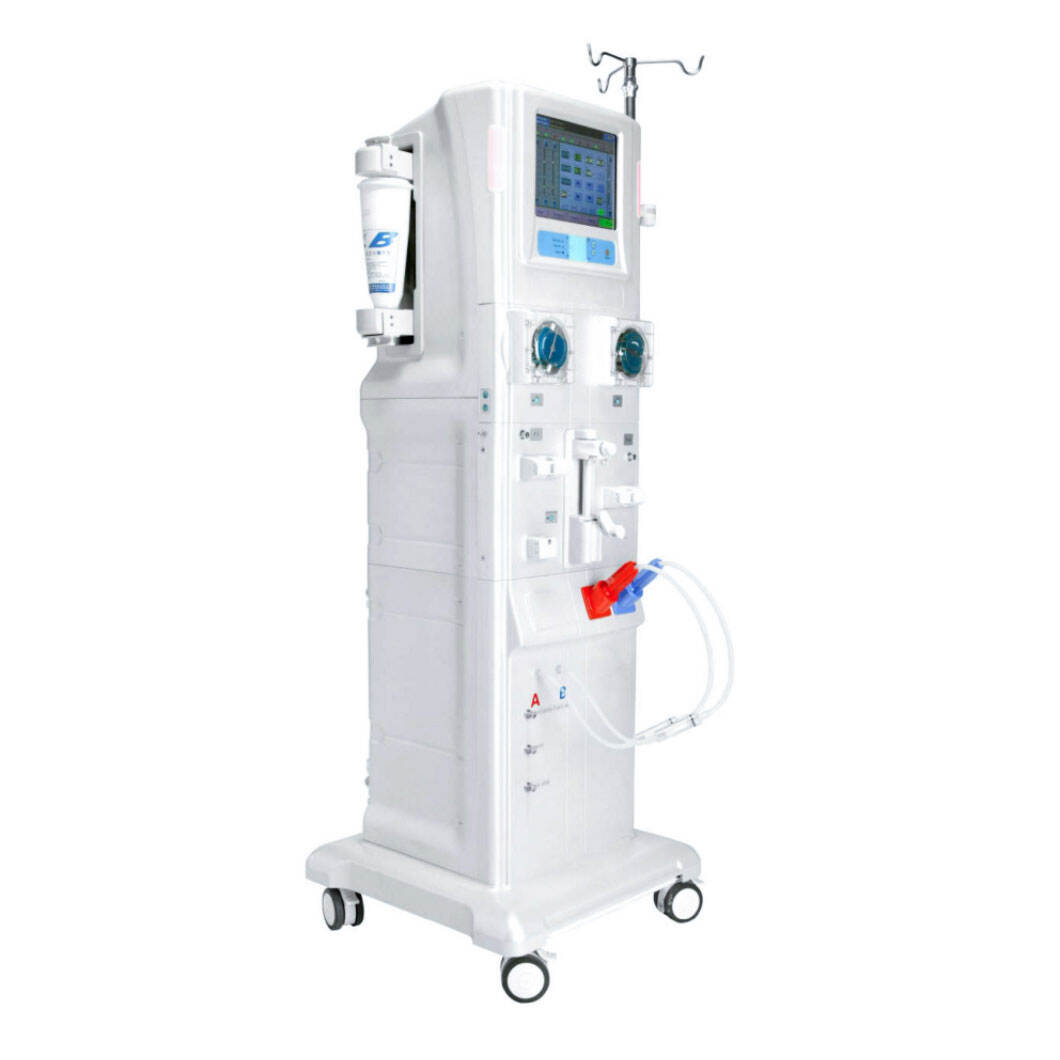
Protocolos proativos de manutenção constituem a base da confiabilidade das máquinas de hemodiálise, impactando diretamente a segurança do paciente e a eficácia do tratamento. Estratégias preventivas estruturadas reduzem os riscos de falhas críticas em 63% em comparação com abordagens reativas (Clinical Engineering Journal, 2023), tornando a adesão a estruturas padronizadas obrigatória.
A conformidade sistemática com as diretrizes AAMI RD52 e com as Instruções do Fabricante para Uso (IFU) garante um desempenho consistente da hemodiálise. As principais atividades incluem:
Documentar essas intervenções gera trilhas de auditoria que comprovam a conformidade regulatória, além de prolongar a vida útil dos equipamentos em 3–5 anos.
A integridade dos consumíveis previne diretamente a contaminação microbiana e falhas hidráulicas. Implemente:
Consumíveis de alta qualidade reduzem as interrupções do tratamento em 41 %, prevenindo falhas de componentes no meio da sessão (Nephrology Tech Review 2023).
Monitorar de perto os parâmetros do dialisato é realmente importante para prevenir problemas durante os tratamentos. Antes de cada sessão, a equipe verifica vários valores-chave: a condutividade deve permanecer dentro de aproximadamente 0,5 mS/cm, a temperatura precisa estar em torno de 0,5 graus Celsius, os níveis de pH devem ficar entre 7,0 e 7,4, e as leituras de pressão geralmente variam de menos 500 a mais 600 mmHg. Essas medições são obtidas por sensores integrados nas próprias máquinas. Se a condutividade aumentar mais de 1%, algo precisa ser corrigido imediatamente, pois isso pode causar problemas graves, como danos osmóticos ou até mesmo destruição de glóbulos vermelhos. Para verificações trimestrais, as clínicas utilizam equipamentos especiais de alta precisão que atendem aos padrões ISO 23500-3. Esses testes detectam pequenas alterações na precisão dos sensores que verificações diárias regulares podem deixar passar. Quando as instalações reduzem essas verificações para menos de uma vez a cada duas semanas, tendem a apresentar cerca de 27% mais problemas relacionados a parâmetros incorretos durante os tratamentos.
Manter os registros de calibração intactos depende da rastreabilidade contínua ao NIST ao longo de toda a cadeia. Toda vez que algo é ajustado, é necessário rastrear esse ajuste até os equipamentos-mestre certificados. Ao calibrarem sensores, os técnicos seguem as diretrizes AAMI RD52 e documentam tudo: quais padrões de referência foram utilizados, quais foram as condições ambientais durante os ensaios, além de quem realizou o trabalho e quando. No caso específico dos sensores de condutividade, uma calibração adequada exige a verificação em três pontos distintos dentro da faixa fisiológica normal de aproximadamente 12 a 16 milisiemens por centímetro, com margens de erro aceitáveis mantidas abaixo de mais ou menos 0,1 mS/cm. A FDA descobriu, por meio de auditorias, que quase dois terços de todos os problemas com máquinas de hemodiálise decorrem de transdutores de pressão que não foram devidamente calibrados. Os fabricantes também exigem verificações regulares a cada 500 horas de operação, conforme suas especificações. E não se esqueça de que os eletrodos de pH precisam ser substituídos aproximadamente a cada seis meses, pois as membranas de vidro degradam-se com o tempo. Todos esses detalhes devem ser documentados minuciosamente, já que os hospitais enfrentam inspeções regulares da Joint Commission.
A integridade dos sistemas de água é, de fato, o que mantém as máquinas de hemodiálise funcionando sem interrupções e os pacientes seguros durante o tratamento. De acordo com as normas AAMI RD52, existem basicamente três aspectos principais nos quais as instalações precisam se concentrar. Em primeiro lugar, a remoção de impurezas químicas por meio de processos de osmose reversa e desionização. Em seguida, a limpeza periódica — seja por calor ou por produtos químicos — para eliminar os biofilmes resistentes que se formam nas tubulações. Por fim, o monitoramento contínuo para garantir que a contagem bacteriana permaneça abaixo de 100 unidades formadoras de colônia por mililitro (UFC/mL) e que os níveis de endotoxinas não ultrapassem 0,25 UE/mL. Atualmente, a maioria das instalações modernas utiliza sensores automatizados que acompanham todos esses parâmetros e confirmam quando os ciclos de desinfecção são efetivamente concluídos. As instalações que seguem rigorosamente esse protocolo apresentam, segundo estudos recentes publicados no Clinical Engineering Journal em 2023, uma redução de aproximadamente 34% nas falhas de equipamentos.
A validação adequada dos sistemas de alarme e das Interfaces Homem-Máquina (IHMs) é essencial para evitar problemas graves durante tratamentos médicos. Esses alarmes precisam detectar rapidamente problemas como vazamento sanguíneo ou alterações na pressão e emitir avisos claros que se destaquem visual e auditivamente. A prioridade também é importante — os médicos precisam saber imediatamente quando algo perigoso acontece, como um alerta de embolia aérea versus uma simples notificação do sistema. No que diz respeito à validação da IHM, o objetivo principal é garantir que a interface faça sentido para os usuários. Paradas de emergência devem ser fáceis de localizar, números importantes precisam permanecer visíveis o tempo todo e a confirmação de alarmes não deve levar muito tempo. Estudos indicam que o mau design da interface causa cerca de um terço dos erros médicos, segundo pesquisas recentes. Normas do setor, como a AAMI RD52, exigem a verificação desses sistemas a cada três meses. Isso inclui a realização de simulações em que emergências ocorrem repentinamente, para que a equipe pratique respostas rápidas. Essas verificações regulares ajudam a reduzir significativamente os tempos de reação, às vezes diminuindo-os em quarenta por cento. Manter esses sistemas devidamente validados significa que eles funcionam juntos como medidas de segurança complementares. Uma boa exibição de informações permite que os clínicos tomem decisões rápidas sem confusão quando cada segundo é crucial.
 Notícias em Destaque
Notícias em Destaque